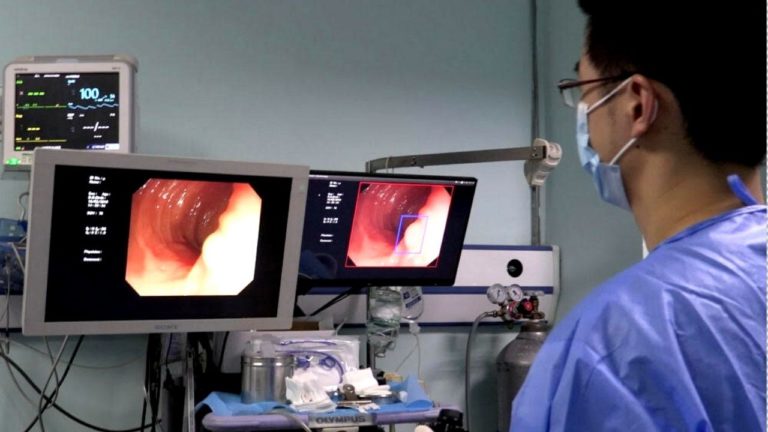
Colonoscopie este o investigație invazivă efectuata de medicul gastroenterolog dacă există suspiciune de cancer de colon. Dar și pentru a investiga cauza de sângerare intestinală, diaree, constipație sau durere abdominală. Anumite persoane trebuie să efectueze mai frecvent colonoscopia.
Colonoscopia este utilă și pentru a urmări anumite afecțiuni ca: diverticuloza, polipii de colon sau bolile inflamatorii intestinale.
Există posibilitatea recoltării unor probe de țesut (biopsie). Acestea sunt analizate la microscop și diagnosticul poate fi stabilit cu acuratețe. Totodată se pot practica și manevre terapeutice. De exemplu, îndepărtarea unui polip de colon.
Cum se desfășoară colonoscopia?
Colonoscopia durează aproximativ 30 min.
Se efectuează de către un medic cu experiența acestei proceduri. Și în cadrul unei clinici în care există posibilități de monitorizare și de intervenție în caz de complicații.
Este obligatorie prezența unei surse de oxigen. Mai ales pentru faptul că procedura se efectuează în anestezie.
Medicul te solicită să te așezi pe un pat, în poziție laterală. Ți se administrează un sedativ injectat intravenos. Sau sub formă de tabletă.
Acest tip de anestezie se numește analgo-sedare. Este altceva decât anestezia generală. Dar nu poate fi efectuată decât de un medic anestezist. Doar acesta este special antrenat pentru a acționa în cazul unei complicații anestezice.
Când sedarea este suficientă, medicul introduce în rect colonoscopul. Este aparatul cu care efectuează colonoscopia. Și care îi permite să vizualizeze colonul prin interior.
Colonoscopul este avansat încet în colon.
Pe parcurs, medicul va recolta probe de țesut din colon și le va trimite la laborator pentru analiză și diagnostic (biopsia).
Poate îndepărta polipi de colon. Dar poate opri și sângerarea acolo unde există.
La final, colonoscopul este retras din rect. Și mergi într-o cameră de recuperare.
Află mai mult ⮕ Polipi pe colon: când este risc de cancer?
Când trebuie să facem colonoscopie?
Colonoscopia de screening (pentru urmărire)
Putem face colonoscopie fără să avem simptome digestive. Scopul este urmărirea modificărilor colonului atunci când știm că avem riscul unor afecțiuni cum este cancerul.
Colonoscopia de screening este recomandată după 45 ani celor care au risc crescut de cancer de colon.
Dar și mai devreme dacă:
- există în familie multe cazuri de cancer colorectal sau anumite tipuri de polipi de colon
- există în familie polipoza adenomatoasă familială sau sindrom Linch
- deja suferi de boală inflamatorie intestinală (boala Crohn sau colita ulcerativă)
- ai avut radioterapie în zona abdominală
Află mai mult ⮕ Cancer de colon: semne care ne avertizează
Colonoscopia pentru diagnostic
Poate fi recomandată persoanelor care au simptome digestive. Scopul este de a stabili diagnosticul corect.
Poate fi vorba de cancer de colon, diverticulita, polipi de colon sau boli inflamatorii digestive.
Simptomele care pot fi lămurite printr-o colonoscopie sunt:
- sângerare rectală
- diaree cronica
- constipație
- modificări de formă ale bolului fecal
- tenesme: senzație frecventă de defecație
- durere abdominală
- scădere în greutate
- anemie prin lipsa de fier
Află mai mult ⮕ Dureri abdominale: cauze și semne de alarmă
Când este contraindicată colonoscopia?
- infarct miocardic recent
- instabilitate a tensiunii arteriale
- peritonita
- intervenție chirurgicală recentă pe colon
- când există suspiciunea unei perforații intestinale
- colita fulminantă (complicație a colitei ulcerohemoragice)
Cum te pregătești de colonoscopie?
Medicul care indică procedura te va sfătui despre ce ai de făcut înainte. Este o procedură care necesită pregătire.
- dieta trebuie să fie cu puține fibre alimentare cam cu 5-7 zile înainte
- consumă doar lichide clare cu 24 ore înainte
- oprește cu câteva zile înainte tratamentul cu antiinflamatoare nesteroidiene
- tratamentul cu anticoagulante va trebui oprit, dar medicul trebuie să te sfătuiască cu ce să înlocuiești aceste medicamente
- administrarea unui laxativ indicat de medic și care va provoca o diaree cu scaune apoase. Scopul este ”curățarea” colonului cu 24 ore înainte de colonoscopie.
Află mai mult ⮕ 10 cauze pentru care poate apărea sânge în scaun
Pot apărea complicații?
Medicul îți va explica eventualitatea complicațiilor. Dar și faptul că riscul merită asumat dacă vrei să știi ce boală ai.
Sângerare – apare în 1 la 1000 de colonoscopii. Mai ales dacă se îndepărtează un polip de colon
Infecție – apare rar dacă respectăm recomandarea de ”curățare” a colonului înainte de colonoscopie
Perforația colonului – apare mai frecvent la vârste înaintate sau la cei cu boala Crohn.
La ce să te aștepți după colonoscopie?
Este normal să simți balonare, gaze și chiar mici cantități de sânge la primul scaun.
Dar trebuie să mergi la medic dacă apar:
- febra și frisoane
- scaune cu sânge
- dureri abdominale
- greață și vărsături
- amețeală
- durere în piept sau tulburări de respirație
Citește mai departe…
Ce analize să faci chiar dacă nu te doare nimic?
Polipi pe colon: când există risc de cancer?
10 semne de cancer pe care femeile nu trebuie să le ignore
Ce analize depistează cancerul la timp?
Riscul de cancer și alimentația. Află ce greșeli să nu faci
Bibliografie
- Davidson KW, Barry MJ, Mangione CM, et al. Screening for colorectal cancer: US preventive services task force recommendation statement. JAMA. 2021
- Shaukat A, Kahi CJ, Burke CA, Rabeneck L, Sauer BG, Rex DK. ACG clinical guidelines: Colorectal cancer screening 2021. Am J Gastroenterol. 2021
- UpToDate. Patient education: Colonoscopy (beyond the basics).