Declanșarea gutei cu inflamația dureroasă articulațiilor poate fi evitată prin eliminarea factorilor declanșatori care cresc nivelul de acid uric în sânge. Alcoolul, alimentele bogate în purine sau cele îndulcite cu sirop de fructoză sunt unii dintre acești factori declanșatori, dar sunt și alții la care ne gândim mai puțin sau care nu par să aibă legătură cu articulațiile.
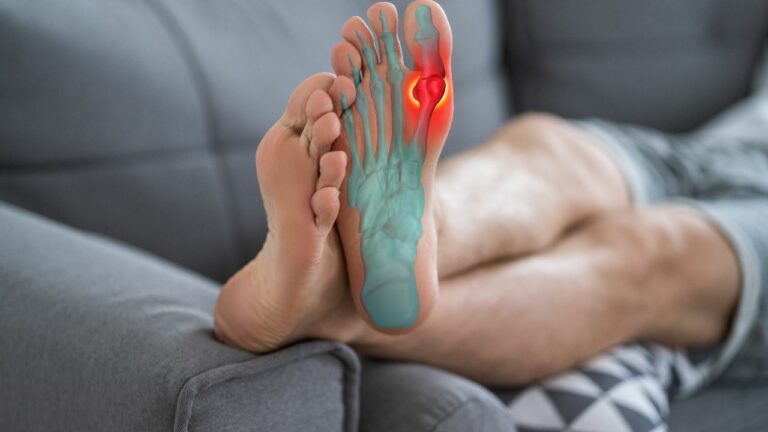
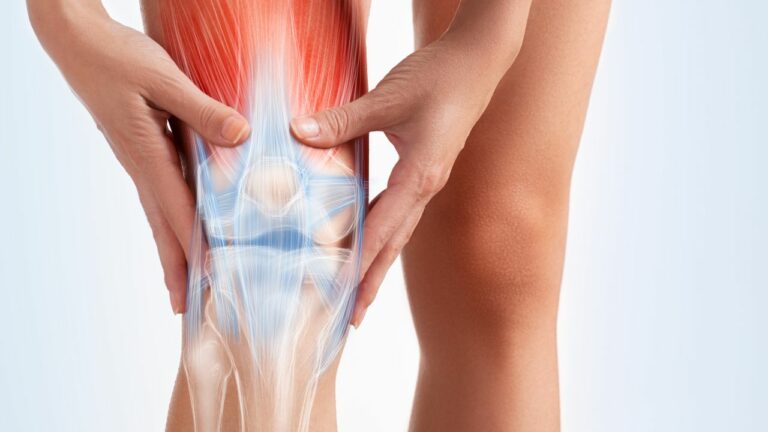
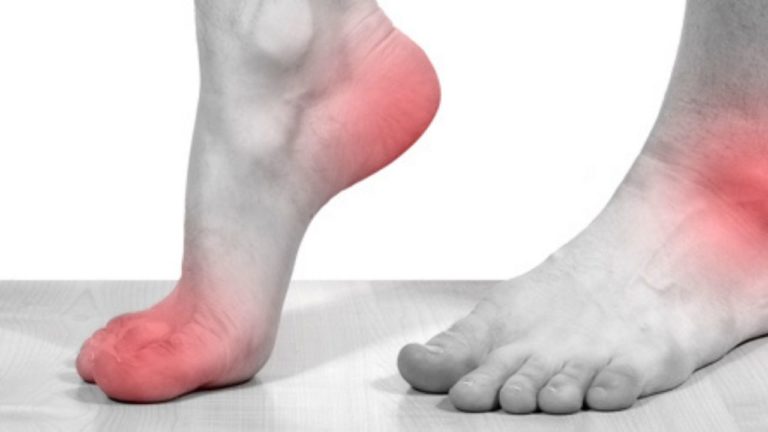
Guta se caracterizează prin episoade de artrită inflamatorie dureroasă separate de perioade de acalmie.
Creșterea acidului uric în sânge (hiperuricemia), din diverse cauze, creează condițiile favorabile de apariție a microcristalelor de acid uric. Ulterior aceste microcristale se depun în articulații și provoacă guta.
Simptomele gutei
Atacul de gută apare când inflamația articulară se reactivează și simptomele caracteristice sunt:
- durere intensă care apare brusc, de obicei în mijlocul nopții
- roșeață, căldură și edem la nivelul articulațiilor afectate
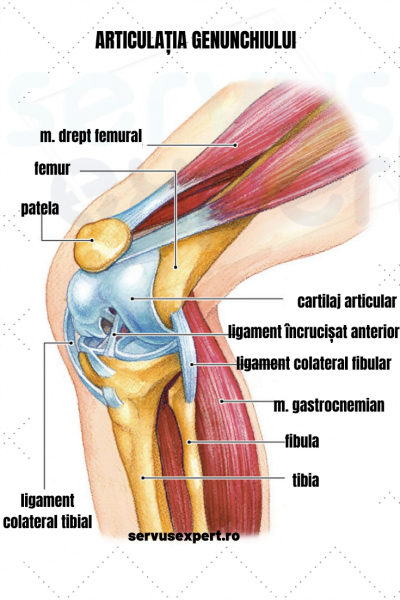
Deși guta poate afecta orice articulație, mai frecvent sunt implicate articulațiile degetului mare de la picior, glezna, genunchii și degetele de la mâini.
Atacul de gută nu are semne prevestitoare. Odată declanșat, poate dura 1-2 săptămâni. Ulterior urmează o pauză care poate dura luni și uneori ani.
Factori care pot fi răspunzători de declanșarea gutei
Alcoolul și deshidratarea
Consumul de alcool este unul din cei mai cunoscuți declanșatori ai unui atac de gută.
Un studiu clinic raportează creșterea cu 36% a incidenței atacurilor de gută la 24 ore după consumul a una sau două băuturi alcoolice. La un consum mai mare de alcool, incidența atacurilor de gută este și mai mare.
Indiferent de tipul băuturilor alcoolice consumate, riscul declanșării gutei rămâne crescut.
Totuși, unele băuturi, cum este berea, au un conținut mai mare de purine decât altele, ceea ce poate provoca mai frecvent hiperuricemia și atacul de gută.
Deshidratarea este un alt factor declanșator al gutei. Consumul redus de apă, transpirația excesivă sau vărsăturile pot provoca deshidratarea.
Alimentele bogate în purine
Purinele sunt molecule care intră în alcătuirea fiecărei celule a corpului nostru, în componența ADN-ului care poartă materialul genetic. Atunci când celulele mor și se reînoiesc rezultă și purine care trebuie procesate chimic.
În plus, există și purinele pe care le obținem prin aport alimentar și care de asemenea trebuie metabolizate de organism.
Prin prelucrarea purinelor rezultă acidul uric, un deșeu metabolic al cărui nivel crescut în sânge provoacă guta sau litiaza renală cu pietre de acid uric.
Practic toate celulele vii conțin purine și este greu să le evităm complet, dar unele alimente au purine în cantitate mai mare:
- carnea, mai ales organele de animale, carnea roșie, carnea de miel și pieptul de pui cu piele.
- scoicile și peștele (hamsii, păstrăv, hering, ton, somon, sardine); peștele uscat, peștele conservat sau procesat, au o concentrație mai mare de purine decât peștele proaspăt.
Deși unele dintre legume și leguminoase au o concentrație mai ridicată de purine (sparanghel, ciuperci, spanac, mazăre, conopidă), nu s-a demonstrat creșterea incidenței atacurilor de gută după consumul acestor alimente. Dimpotrivă, frecvența atacurilor de gută este semnificativ mai mică la vegetarieni comparativ cu non-vegetarienii sau veganii.
Află mai mult ⮕ 10 alimente bogate în proteine în afară de carne
Alimentele îndulcite cu sirop de fructoză
Alimentele și băuturile îndulcite cu sirop de fructoză pot declanșa atacul de gută. Orice tip de zahăr adăugat are acest efect, dar fructoza în mod special.
Siropul de fructoză este un îndulcitor introdus în industria alimentară în 1967. Se găsește în produsele alimentare procesate și în băuturi.
S-a observat că frecvența atacurilor de gută crește cu peste 60% după consumul produselor îndulcite cu sirop de fructoză care duc la creșterea acidului uric.
Interesant este faptul că fructele, care au un conținut ridicat de fructoză în forma ei naturală, nu declanșează atacul de gută.
Stresul
Stresul fizic și psihic poate declanșa atacul de gută.
De exemplu, s-a observat că durerea apare mai frecvent după o intervenție chirurgicală, după ce am trecut printr-o boală, după efort fizic excesiv sau la temperaturi extreme (cald sau frig).
Curele de slăbire exagerate pot fi un alt factor declanșator al gutei deoarece sunt o altă cauză de stres fizic.
Află mai mult ⮕ Adaptarea generală la stres
Medicamentele
Unele medicamente pot declanșa atacul de gută mai ales la inițierea tratamentului:
- unele diuretice cum este furosemidul
- aspirina în doze mici
- imunosupresoarele
Alți factori declanșatori ai gutei
Factorii care cresc riscul de gută și asupra cărora nu putem interveni sunt:
- vârsta peste 65 de ani
- sexul masculin
- anumite gene specifice
Guta apare mai frecvent și la persoane care au alte comorbidități:
Măsuri utile pentru evitarea gutei
Evitarea episoadelor de recădere a gutei cu inflamație articulară dureroasă este posibilă identificând factorii declanșatori.
Nu la toate persoanele declanșarea gutei este provocată de aceiași factori, de aceea este util un jurnal în care să notăm alimentele consumate, zilele cu consum de alcool sau deshidratare, alimentele îndulcite cu sirop de fructoză etc.
Ulterior putem compara apariția episoadelor de gută cu evenimentele notate în jurnal și putem identifica factorii declanșatori.
Pentru a reduce la minimum riscul unui atac de gută, câteva măsuri sunt utile:
- limitarea consumului de alcool (mai ales consumul de bere)
- hidratarea
- alimentația pe bază de fructe și legume
- reducerea stresului
- reducerea nivelului de acid uric
- tratarea corespunzătoare a afecțiunilor concomitente care cresc riscul atacurilor de gută
S-a mai observat și faptul că la persoanele cu lipsă de vitamina D atacurile de gută sunt mult mai probabile. De aceea, corecția nivelului de vitamina D ar putea fi utilă în prevenirea gutei.
Sucul de cireșe este promovat ca remediu pentru gută, dar dovezile nu sunt suficiente. Efectul sucului de cireșe asupra scăderii acidului uric este destul de modest.
Consumul a 4-6 cafele pe zi poate duce la reducerea acidului uric și astfel cafeaua ar putea avea un efect protectiv față de gută.
Citește mai departe…
2 motive să iei corect tratamentul de gută
Atacul de gută: tratament și prevenire
Tratamentul gutei: remedii pentru durere și inflamație
Pseudoguta, durerea de genunchi și calciul
Litiaza renală: simptome, tipuri de calculi, riscuri
Bibliografie
- Abhishek A, Valdes AM, Jenkins W, Zhang W, Doherty M. Triggers of acute attacks of gout, does age of gout onset matter? a primary care based cross-sectional study. PLoS One. 2017
- Helget LN, Mikuls TR. Environmental triggers of hyperuricemia and gout. Rheum Dis Clin North Am. 2022
- Danve A, Sehra ST, Neogi T. Role of diet in hyperuricemia and gout. Best Pract Res Clin Rheumatol. 2021