Nivelul vitaminei D în organism influențează secreția de insulină și valorile glicemiei în diabetul zaharat.
Corectarea valorilor vitaminei D atunci când aceasta este scăzută în sânge, duce și la scăderea hemoglobinei glicozilate (HbA1).
Valorile HbA1 în diabetul zaharat tip 2 trebuie menținute sub 7% pentru a reduce riscul de complicații ale acestei afecțiuni.
De vitamina D depinde echilibrul calciului și fosforului și sănătatea oaselor. Dar are rol și în reducerea inflamației și modularea sistemului imunitar. Foarte probabil din acest motiv există conexiuni între deficiența de vitamina D și diverse boli autoimune cum sunt poliartrita reumatoidă sau diabetul zaharat tip 1.
Efectele vitaminei D în diabetul zaharat
Vitamina D influențează sensibilitatea organismului la insulină, modul în care se reglează glicemia cu ajutorul insulinei.
Rezistența la insulină care caracterizează diabetul tip 2 semnifică faptul că organismul necesită cantități crescute de insulină pentru a menține glicemia la normal.
Prezența rezistenței la insulină duce la dificultăți în metabolizarea glucozei și ulterior și la creșterea colesterolului și a tensiunii arteriale.
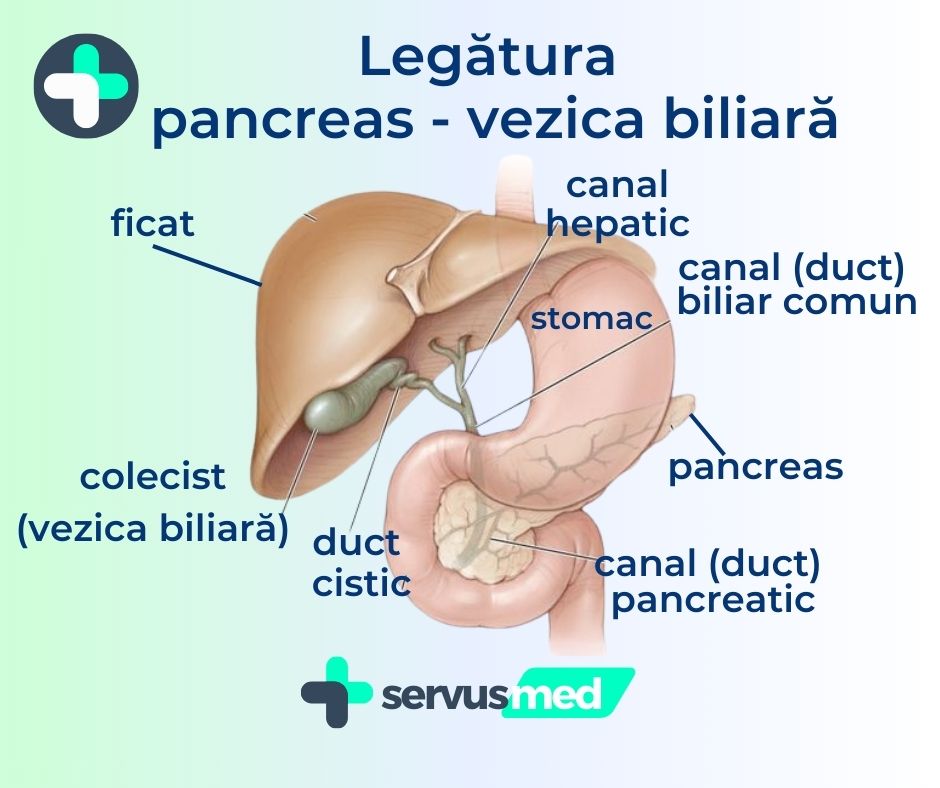
Unele cercetări au ajuns la concluzia că vitamina D ajută la reglarea secreției de insulină de către pancreas. Și implicit ajută la menținerea glicemiei și evitarea complicațiilor diabetului zaharat.
Valorile ideale ale vitaminei D sunt între 20-56 ng/ ml. Deficiența de vitamină D este considerată orice valoare sub 20 ng/ ml.
Valorile vitaminei D între 60-80 ng/ ml ajută suplimentar persoanele cu diabet să-și mențină glicemia sub control.
Modalitatea sigură de a afla dacă ai lipsă de vitamina D este analiza de sânge numită 25- hidroxi-vitamina D.
Află mai mult ⮕ Cum ne dăm seama de lipsa de vitamina D?
Alte beneficii ale vitaminei D în diabetul zaharat
Ajută la scăderea în greutate
Studiile clinice arată că un nivel bun al vitaminei D reduce secreția de hormoni paratiroidieni (PTH). Efectul, în timp, este scăderea în greutate și reducerea riscului de obezitate care afectează major evoluția diabetului zaharat.
Reglează apetitul
Vitamina D crește nivelul hormonului numit leptină de care depinde senzația de sațietate.
Reduce obezitatea abdominală
Vitamina D ajută la reducerea nivelului de cortizol – hormon de stres produs de glandele corticosuprarenale.
Cortizolul este implicat în numeroase funcții ale organismului, inclusiv în răspunsul la stres și reglarea tensiunii arteriale.
Niveluri crescute de cortizol în sânge timp îndelungat duc la creșterea grăsimii abdominale și viscerale. Obezitatea este stâns legată de evoluția diabetului zaharat.
Află mai mult ⮕ Tratamentul osteoporozei: medicamente, alimente, exerciții fizice
Care sunt sursele de vitamina D?
Sunt 2 tipuri de vitamina D: vitamina D2 (ergocalciferol) și vitamina D3 (colecalciferol).
Studiile clinice au arătat că Vitamina D3 este de 3 ori mai eficientă decât Vitamina D2.
Razele soarelui induc producția de vitamina D la nivelul pielii. Aproximativ 80% din necesarul de vitamina D este asigurat prin acest mecanism. Restul de 20% organismul îl procură din alimente cum sunt peștele, ouăle sau alimente îmbogățite cu vitamina D.
Expunerea la soare timp de 15-30 min zilnic ne asigură necesarul de vitamina D.
Utilizarea cremelor de protecție solară împiedică acest mecanism, de aceea suplimentele cu vitamina D pot fi necesare dacă analiza de sânge arată un nivel scăzut al vitaminei D.
Dacă există deficit demonstrat de vitamina D, corecția nu se face nici prin alimentație, nici prin expunere la soare din cauza riscului de cancer de piele. Se apelează la suplimentele cu vitamina D.
Ce doze zilnice de vitamina D sunt necesare?
Pentru a preveni deficiența de vitamina D și a atinge un nivel de 25-50 nmol/ litru al vitaminei D în sânge este necesar un aport zilnic de 400-800 UI sau 10-20 micrograme.
La un aport de vitamina D de 1200 UI/ zi, nivelul vitaminei D în sânge crește peste 50 nmol/ litru la 97% din populație.
Se administrează doze mai mari de vitamina D dacă există deja o lipsă (25-hidroxi-vitamina D sub 20-25 nmol/ litru). Medicul poate indica până la 6000 UI zilnic timp de 8 săptămâni și 1000-2000 UI zilnic ulterior.
Corectarea unui nivel scăzut al vitaminei D în sânge se va verifica repetând analiza 25- hidroxi-vitamina D după 8-12 săptămâni.
Corecția este cu atât mai rapidă cu cât nivelul vitaminei D în sânge este mai mic la începutul tratamentului.
La persoanele cu obezitate, sindrom de malabsorbție sau chirurgie bariatrică (chirurgia obezității) corecția nivelului de vitamina D este mai dificilă și necesită, de obicei doze mai mari.
Toxicitatea vitaminei D este rară. Se manifestă prin apariția de calciu în urină (hipercalciurie) și creșterea nivelului de calciu în sânge (hipercalcemie). Apare la un nivel de 375 nmol/ litru, care este greu de atins.
Află mai mult ⮕ Vitamina D: Beneficii, Efecte secundare, Interacțiuni
Când trebuie să ne gândim că am putea avea lipsă de vitamina D?
Lipsa de vitamina D apare mai frecvent dacă există:
- osteoporoza
- boli renale cronice
- insuficiență hepatică
- boli inflamatorii intestinale
- hiperparatiroidism
- femei care alăptează
- medicamente: anticonvulsivante, corticosteroizi, medicamente anti-HIV, antifungice
- obezitate (IMC peste 30)
- chirurgie bariatrică
- radioterapie
Află mai mult ⮕ Astmul bronșic și lipsa de vitamina D
Prevenirea lipsei de vitamina D
Recomandările generale sunt pentru un aport de vitamina D de 600 UI/ zi până la vârsta de 70 ani și 800 UI/ zi după 70 ani.
În afara suplimente, soarele și alimentația contribuie și ele la menținerea nivelului optim.
Alimente bogate în vitamina D:
- pește gras (somon, cod ș.a.)
- ulei de pește
- nuci
- cereale și lactate îmbogățite cu vitamina D
- brânzeturi
- ouă
- ciuperci
- ficat de vită
Aceste recomandări nu se referă la cei care deja au lipsa vitaminei D și care necesită doze mai mari și corecție cu suplimente.
Citește mai departe…
Tipurile de nuci cele mai indicate la diabet
Lista de analize indicate pentru monitorizarea diabetului
Hemoglobina glicată optimă ca să eviți complicațiile diabetului
Când este mai bine să faci mișcare dacă ai diabet?
Ce lichide poți consuma dacă ai diabet?
Bibliografie
- Vitamin D testing and treatment: a narrative review of current evidence. Endocr Connect. 2019
- National Institutes of Health. Office of Dietary Supplements. Vitamin D fact sheet for health professionals.
- Cleveland Clinic. Vitamin D deficiency.
- Vitamin D, autoimmune disease and rheumatoid arthritis. Calcif Tissue Int. 2020
- Vitamin D and cancer. Front Endocrin. 2012
- Evaluation, treatment, and prevention of vitamin D deficiency: an endocrine society clinical practice guideline. J Clin Endocrinol Metab. 2011
- Winter cardiovascular diseases phenomenon. N Am J Med Sci. 2013