Infecție urinară recidivată este infecția ce reapare după ce ne-am tratat. Este definită prin 2 sau mai multe episoade de infecție urinară în 6 luni sau 3 episoade într-un an. Semnele cele mai frecvente sunt: urgența de a urina, durere pelvină, senzație de usturime și durere la urinat.
Aproximativ 85% din cazuri sunt cauzate de Escherichia coli – o bacterie ce colonizează tractul gastrointestinal și contaminează apoi tractul urinar.
Femeile care au simptomele tipice sunt tratate fără urocultură prealabilă pentru că de obicei se cunoaște germenul.
Urocultura se efectuează de obicei la:
- gravide
- bărbați
- femeile la care apare recidiva rapid după încheierea tratamentului antibiotic
- dacă este o suspiciune de pielonefrită sau prostatită
Infecție urinară recidivată: cum o prevenim?
Etapa 1: verifică simptomele
Simptomele infecției urinare sunt:
- durere și arsură la urinat
- senzație frecventă de a urina
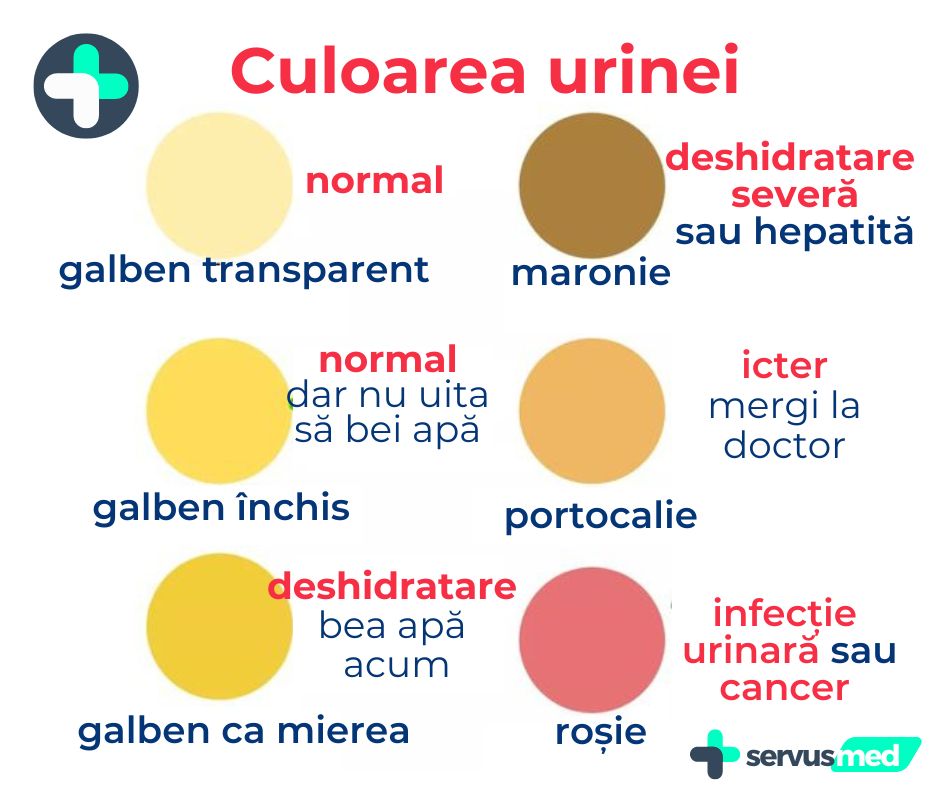
- urina tulbure și urât mirositoare
- durere pelvină la femei
- imposibilitatea de a menține urina în vezică (incontinența urinară
Apariția febrei și a frisoanelor poate însemna că infecția s-a extins la rinichi (pielonefrita).
Află mai mult ⮕ Pielonefrita: semne de infecție la rinichi
Etapa 2: stabilește dacă te afli într-una din situațiile care au risc crescut de infectie urinara recidivata:
- sarcină
- litiază renală/ pietre la rinichi care ar putea bloca eliminarea urinei
- situații care împiedică golirea completă a vezicii urinare: constipația cronică, adenomul de prostată
- purtatrea permanentă a unei sonde urinare
- sistem imunitar mai puțin competent: diabet tip 2, chimioterapie, imunosupresie, infecție HIV
Etapa 3: apelează la medicul de familie
Deoarece sunt persoane care fac frecvent infecție urinară, există tendința ca la episoadele de recidivă, să nu mai apeleze la medic.
Autoadministrarea antibioticului care știi că data trecută ți-a făcut bine, este o practică frecventă.
Este posibilă și recomandată la femeile cu infecție urinare frecvente care cunosc deja bacteria. 85% din cazuri este E.coli.
Nu se mai folosesc Cefalosporine și Fluorquinolone ( ciprofloxacin, norfloxacin). Se consideră depășit și riscant acest tratament.
Argumente solide pentru a nu practica autotratamentul sunt mai ales dacă:
- ești bărbat cu simptome de infecție urinară
- ești gravidă cu simptome de infecție urinară
- copilul tău are simptome
- un vârstnic pe care îl îngrijești are simptome
- nu ai mai avut niciodată infecție urinară
- ai sânge în urină
- simptomele nu cedează după câteva zile de tratament sau revin după ce tratamentul s-a încheiat
- există febră și frison, diaree, stare de rău; în acest caz poate fi vorba de o infecție a rinichilor și este o URGENȚĂ
Află mai mult ⮕ Cistita – inflamația vezicii urinare: semne și simptome
Etapa 4: ce măsuri putem aplica singuri?
Dacă infecția este acută, ți-ai dat seama pentru că ai mai avut sau te-a lămurit medicul:
- hidratare abundentă
- paracetamol
- sticle cu apă caldă pe abdomen sau la spate
Este de evitat folosirea antiinflamatoarelor nesteroidiene dacă nu sunt indicate de un medic, deoarece pot avea efecte secundare renale.
Infecție urinară recidivată: ce să faci și ce nu?
DA:
- igiena corectă a zonei perineale ( ștergerea zonei din față către spate)
- golirea completă a vezicii urinare ( constipația trebuie combătută, dimensiunile adenomului de prostată pot fi reduse medicamentos/ chirurgical, etc)
- hidratare permanentă în cantități adecvate ( o cantitate de urină de 1500-2000 ml/zi de urină limpede, galben-pai, este un semn că ne-am hidratat corect)
- dușuri în loc de băi calde
- lenjerie intimă mai largă și fabricată din bumbac
- micțiune obligatorie cât mai curând după un contact sexual
- schimbarea cât mai frecventă a scutecelor copilului
NU:
- nu utilizați sare de baie parfumată, săpunuri și pudră de talc pentru zona perineală
- nu vă abțineți de la a urina timp îndelungat
- nu purtați lenjerie intimă strâmtă și de nylon / alte fibre sintetice
- evitați pantalonii strâmți
- nu folosiți prezervative / diafragme cu spermicide ca metodă contraceptivă
Infecție urinară recidivată: cum o prevenim?
Un studiu clinic publicat pe această temă (vezi surse) întreprinde o metaanaliză a cercetărilor precedente ( PubMed, Embase, Scopus, Cochrane Library) și propune un ghid terapeutic care să reducă la minimum șansele de recidivă ale infecției urinare.
Ne limităm să rezumăm concluziile mari ale studiului, amănuntele fiind accesibile specialiștilor în articolul in extenso.
1. Stilul de viață
Sunt evidențe clare că este bine :
• Să fie evitate spermicidele contraceptive care sunt considerate factor de risc pentru reapariția infecției urinare
Partenerii multipli, viața sexuală activă (mai mult de 10 contacte sexuale/ lună) sunt alți factori care cresc riscul de recidivă a infecției urinare.
• să existe un bun control al glicemiei la persoanele cu diabet
• să se evite folosirea mai îndelungată de 5 zile a antibioticelor
• să se evite antibioticele cu spectru larg
Află mai mult ⮕ Infecție urinară și diabet: semne de alarmă
2. Profilaxia cu antibiotic
• se practică administrarea dozelor mici de antibiotic zilnic sau de 3 ori pe săptămână.
• scade riscul de recidivă a infecției cu 85%
• se folosește o doză suplimentară și imediat după contactul sexual
• este recomandabilă schimbarea antibioticului la 4-6 luni pentru a evita apariția rezistenței
Cel mai eficient antibiotic s-a dovedit Nitrofurantoin pentru profilaxia cu doze mici: 100 mg de două ori pe zi, plus 50 mg după contactul sexual (în primele 2 ore)
• alte variante: amoxicilina ( dar E.coli este frecvent rezistent), trimetoprim, fosfomicina, cefalexin, ciprofloxacin
• profilaxia cu doze mici de antibiotic este recomandată pentru 6-12 luni.
Află mai mult ⮕ Antiseptic urinar la fel de eficient ca antibioticele
3. Măsuri preventive non-antibiotice
Acupunctura
Acupunctura practicată pentru 4 săptămâni s-a dovedit eficientă în prevenirea recidivei infecției urinare la femei.
Metoda este considerată sigură, dar pentru că nu este înțeles mecanismul de acțiune, nu face parte din recomandările din ghiduri
Având în vedere că eficiența a fost studiată și că metoda nu are efecte secundare, ar putea fi încercată. Condiția ar fi să ne asigurăm de competența practicianului
Produsele cu merișoare
Sucul sau suplimentele alimentare cu merișoare nu au suficientă susținere științifică.
A fost practicată pentru mult timp prevenirea infecției urinare prin această metodă, dar în timp nu și-a dovedit eficiența.
Nu se mai recomandă în ghidurile medicale utilizarea produselor cu merișoare.
D-manoza
D-manoza a fost utilizată și studiată, considerându-se că împiedică adeziunea bacteriilor la celulele uroepiteliale (din interiorul tractului urinar).
Nu sunt suficiente dovezi pentru eficiența ei în acest moment
Estrogeni intravaginal la menopauză
La menopauză: crește pH-ul vaginal, este alterată microflora normală vaginală, vaginul se colonizează mai ușor cu bacterii uropatogene (de obicei gram-negative)
Estrogenii intravaginal: reduc pH-ul, reduc colonizarea cu bacterii a vaginului, restabilesc flora normală cu predominența Lactobacilului și scad riscul pentru infecția urinară recidivată
Este recomandată și susținută științific administrarea estrogenilor intravaginal postmenopauză.
Află mai mult ⮕ Tratament hormonal la menopauză: Beneficii și Riscuri
Probiotice cu Lactobacil
Sunt încă insuficiente studiile care să susțină utilizarea probioticelor per os pentru a preveni infecția urinară recidivată.
Probioticele sunt totuși indicate în special postmenopauză și la femeile care refuză tratamentul antibiotic.
Principala problemă este că probioticele comercializate nu conțin tulpina de Lactobacillus cel mai frecvent întâlnită în vagin
Vaccinul
Există un vaccin oral (URO-VAXOM) disponibil pe piață și obținut din 18 tulpini de E.coli.
Studiile clinice au arătat că utilizarea lui împiedică infecția urinară recidivată pentru 6-12 luni. Este recomandată utilizarea vaccinului 3 luni la rând, câte 10 zile/lună.
Instilații intravezicale
- s-au studiat instilațiile cu acid hialuronic și condroitin sulfat, combinate
- rezultatele sunt obținute după minimum 5 instilații și sunt relativ modeste (reducere cu 49% a recidivei)
Metodele de prevenire pentru infecția urinară recidivată discutate aici trebuie abordate și cu medicul de familie și cu specialistul urolog/nefrolog pentru a le adapta la particularitățile fiecărei persoane.
Citește mai departe…
Infectie urinară la femei: Tratament explicat
Merișoarele: la ce ajută și cum să le folosești?
Infecția urinară este contagioasă?
Plante medicinale și aromatice utile în infecții urinare
Infecția urinară la bărbați
Bibliografie
- Journal of Urology– Treatment and Prevention of Recurrent Lower Urinary Tract Infections in Women, decembrie 2018;
Surgery (Oxford) – Management of recurrent urinary tract infections in adult, 2017 - Medina M, Castillo-Pino E. An introduction to the epidemiology and burden of urinary tract infections. Ther Adv Urol. 2019
- Farrell K, Tandan M, Hernandez Santiago V, et al. Treatment of uncomplicated UTI in males: A systematic review of the literature. BJGP Open. 2021
- Dysuria: What you should know about burning or stinging with urination. Am Fam Physician. 2015