Diagnosticul de diabet îți poate schimba viața. Este bine să-ți lămurești de la început întrebările despre diabet și să faci un plan pe care să-l respecți.
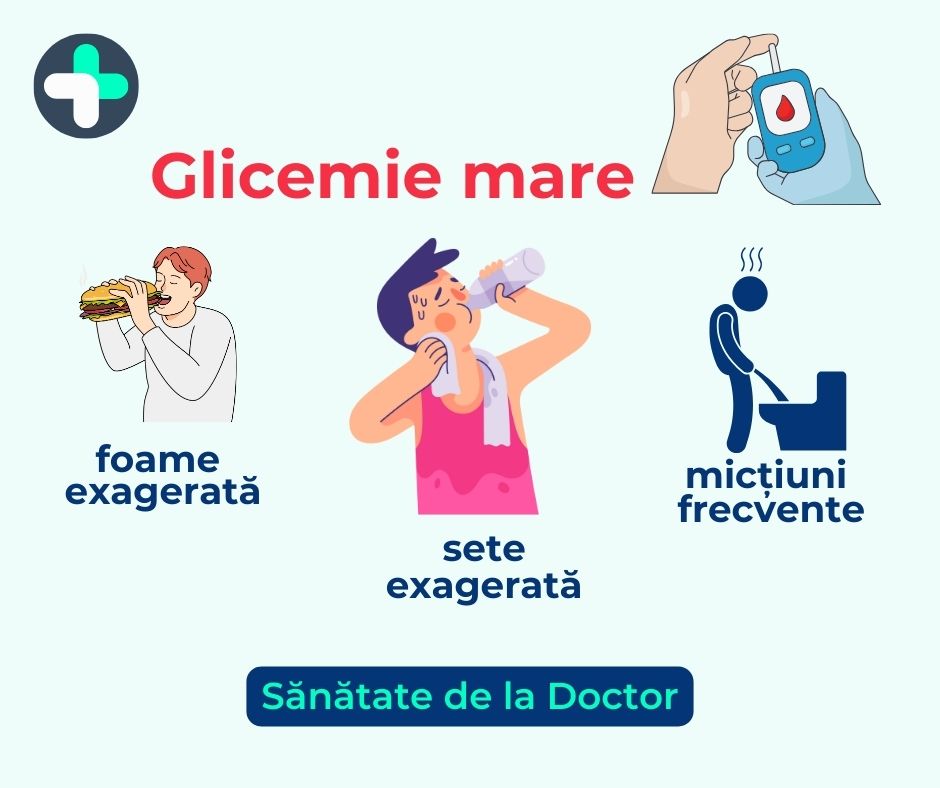
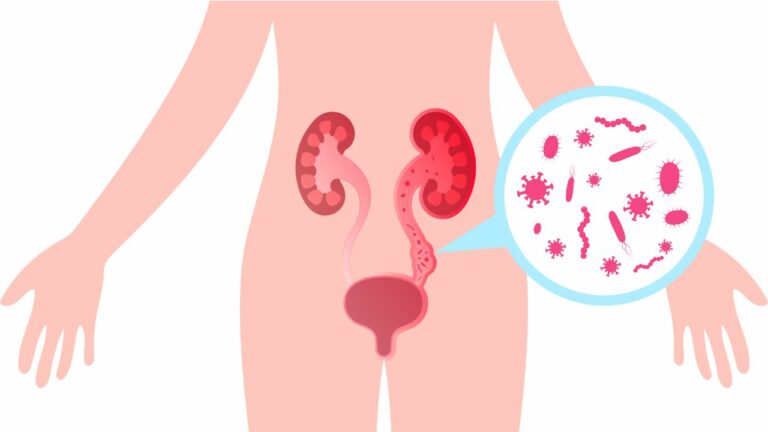
Glicemia mare nu provoacă la început simptome pe care să le sesizezi, dar cu timpul apar complicațiile diabetului cum sunt bolile cardiovasculare și boala renală cronică.
Schimbarea stilului de alimentație, mișcarea și pierderea kilogramelor în plus pot fi singurele măsuri necesare pentru a menține glicemia normală. Medicul diabetolog, specializat și în nutriție și metabolism, va ști să te ghideze corect.
În acest articol încercăm să lămurim câteva din ideile greșite despre diabet.
5 idei false despre diabet
1. Diabetul apare la cei care consumă prea mult zahăr
Diabetul tip 1 nu este cauzat de dietă sau stilul de viață. Cauza este distrugerea celulelor pancreatice care produc insulina printr-un mecanism autoimun.
Nici diabetul de tip 2 nu este provocat de consumul de zahăr.
Riscul de diabet tip 2 crește dacă ești supraponderal sau obez. Regimul alimentar cu exces de calorii poate duce la diabet tip 2.
De aceea, este recomandat permanent să fim atenți la carbohidrați aceștia fiind o sursă importantă de calorii.
Află mai mult ⮕ Cum calculezi carbohidrații când ai diabet?
2. Persoanele cu diabet nu ar trebui să mănânce fructe
Fructele fac parte din alegerile sănătoase când vine vorba despre diabet.
Fructele conțin mai multe zaharuri naturale comparativ cu legumele, dar mai puține atunci când le comparăm cu prăjiturile și biscuiții.
În plus, fructele aduc și fitonutrienți cu multe efecte pozitive pentru diabet.
Putem să ne informăm și să alegem fructele în funcție de conținutul de carbohidrați. O porție recomandată la o masă nu ar trebui să depășească 15g carbohidrați.
Află mai mult ⮕ 10 fructe cu carbohidrați puțini pentru diabet și diete de slăbit
3. Este necesară o dietă specială dacă ai diabet
De câte ori se discută despre diabet, se discută și despre dietă. Dar asta nu înseamnă că este necesară o dietă specială, ci doar că dieta echilibrată utilă tuturor este mai importantă pentru cei cu diabet.
Principiile generale ale regimului pentru diabet sunt aceleași ca și pentru persoanele fără diabet:
- cât mai multe fructe, legume și leguminoase
- pește
- ouă
- carne slabă
- lactate degresate
- nuci și semințe
- cât mai puține alimente cu zahăr adăugat
- apă în loc de băuturi îndulcite
Alimentele ca ciocolata pentru diabetici sau biscuiții pentru diabetici poate că sunt fără zahăr, dar asta nu înseamnă că sunt o alegere bună.
De multe ori conțin în exces grăsimi saturate sau grăsimi trans, iar îndulcitorii folosiți au adesea efecte laxative nedorite. Și prețurile sunt mai mari la produse special destinate pentru diabet.
Este de preferat să consumi alimente standard, de care consumă toată lumea, dar ocazional sau în cantități mai mici.
Află mai mult ⮕ Nucile cele mai indicate la diabet zaharat
4. Persoanele cu diabet nu au voie să consume alcool
Poți consuma alcool dacă ai diabet, dar nu trebuie să depășești 14 unități/ săptămână. O unitate înseamnă 10 ml sau 8g de alcool pur.
Exemple:
- 1 băutură spirtoasă (25 ml) = 1 unitate
- 1 bere mică (330 ml 5%) = 1,7 unități
- 1 bere mare (5,5%) = 2,4 unități
- 1 pahar de vin (175 ml, 12%) = 2,1 unități
Dacă încerci să slăbești, nu uita că alcoolul aduce multe de calorii și îți crește și pofta de mâncare.
Anumite medicamente antidiabetice (insulina, sulfonilureea) pot provoca mai ușor hipoglicemie atunci când consumi alcool.
În concluzie, persoanele cu diabet au voie să consume alcool, dar sunt mulți factori de care trebuie să țină cont când iau o asemenea decizie.
Află mai mult ⮕ Scorțișoara: câtă folosim pentru a regla glicemia?
5. Diabetul tip 2 este o formă ușoară de diabet
Nu există formă ușoară de diabet. Chiar dacă ai diabet tip 2 pe care îl controlezi doar cu dietă, fără să iei medicamente, acesta nu este o formă ușoară.
Complicațiile diabetului sunt mereu de luat în seamă. Cu cât este mai lungă evoluția diabetului, cu atât este risc mai mare ca pe viitor să apară infarctul miocardic sau boala renală cronică.
Citește mai departe…
Ce simptome apar când diabetul se complică?
Hemoglobina glicată: corelația cu glicemia
Regim pentru diabet care scade și tensiunea
Micul dejun cel mai indicat la diabet
Top 5 dovezi științifice despre diabet de care să ții cont