HPV (Human Papilloma Virus) sunt o familie mare de virusuri tip ADN care infectează pielea și mucoasele. Este cea mai frecventă infecție cu transmitere sexuală. Sunt peste 100 de tipuri de Papilloma Virus.
Infectarea cu variantele mai puțin riscante este adesea asimptomatică sau produce doar condiloame (vegetații, negi, veruci) în zona genitală. Din această categorie fac parte tipurile: 6, 11, 40, 42, 43, 44, 54.
Sunt cel puțin 13 variante cu risc crescut de a genera leziuni precanceroase și cancer. De exemplu, variantele 16, 18, 31, 33, 35, 39, 45, 51, 52, 58.
Aproximativ 99% din cazurile de cancer uterin au la origine o infecție cu HPV.
Contaminarea cu virus HPV
Cine se infectează cu HPV?
Ambele sexe se pot infecta, dar există o predominanță masculină. Virusul se răspândește foarte ușor.
Riscul de infectare este mai mare pentru:
∎ contact sexual la vârste mici
∎ parteneri sexuali multipli
∎ imunosupresie (sistem imunitar cu răspuns lent sau incomplet din diferite motive: infecție cu HIV, medicamente imunosupresoare ș.a.)
Atingerea prosoapelor folosite de persoane cu negi, piscine sau bazine de inot, creste riscul de infectare cu virus Papilloma.
La fel, atingerea leziunilor cuiva infectat (negi) crește riscul de infectare cu HPV.
Cum se răspândește HPV?
Papilloma Virus se răspândește direct în timpul contactului sexual vaginal, anal sau oral.
Răspândirea necesită un contact intim piele la piele sau piele la mucoase.
Poate fi transmis și de la mamă la copil în timpul nașterii pe cale vaginală.
Virusul poate fi prezent în organism cu mult înainte de a observa semne și simptome.
HPV poate fi transmis chiar dacă persoana infectată nu are simptome.
O persoană poate dezvolta simptome după ani de la contactul cu cineva infectat cu HPV, ceea ce face dificilă stabilirea momentului infectării.
Poate fi prevenită infectarea?
Utilizarea prezervativului reduce transmiterea virusului. Totuși, nu oferă protecție 100%.
Infecția se răspândește și prin contact direct al organelor genitale și prin contact oral (deci piele-piele sau piele-mucoase)
Majoritatea infecțiilor cu Papilloma Virus se previn prin vaccinare în copilărie, înainte de a deveni activi sexual.
Ne putem infecta cu mai mult de o tulpină de HPV?
Da, putem să ne infectăm cu mai multe tulpini de Papilloma odată.
Află mai mult ⮕ Igiena după contact sexual: Reguli de bază
Simptomele infecției cu HPV
Ce se întâmplă după ce m-am infectat?
Infecția cu HPV se poate vindeca spontan (fără tratament, prin acțiunea sistemului imunitar) în decurs de 2-3 ani.
Dacă infecția nu se vindecă, sunt 2 variante de evoluție:
- infecție asimptomatică
- infecție simptomatică
Care sunt simptomele cele mai frecvente?
Cel mai frecvent, Papilloma Virus produce o infecție asimptomatică.
Dar absența simptomelor este caracteristică tulpinilor cu risc crescut de a produce ulterior leziuni precanceroase (displazii).
Care sunt simptomele caracteristice infecției?
Atunci când este simptomatică, infecția cu Papilloma virus se poate manifesta prin:
- condiloame acuminate genitale (negi, veruci, vegetații crescute în zona genitală)
- neoplazia cervicală intraepitelială (leziune precanceroasă)
- cancer cervical sau de col uterin
Majoritatea infecțiilor care generează condiloame sunt produse de tulpinile HPV 6 și 11.
Iar 70% din cazurile de leziuni precanceroase (displazii) și cancer sunt provocate de tulpinile HPV 16 și 18.
Este important ca vaccinul HPV să acopere tulpinile cu risc crescut de leziuni canceroase pentru a asigura protecție.
Află mai mult ⮕ Cancerul de col uterin: simptome care te avertizează
Cât timp durează până apar simptomele?
Condiloamele (negi, vegetații, veruci) în zona genitală apar între 4 săptămâni și 8 luni de la momentul infectării.
Dar, o persoană poate fi infectată ani sau chiar decade înainte de a dezvolta simptomele.
De aceea, femeile ar trebui să facă frecvent test Babeș-Papanicolau. Această analiză detectează la timp leziunile precanceroase.
Tratamentul va fi mai eficient dacă simptomele de cancer nu au apărut încă.
Află mai mult ⮕ Testul Babeș-Papanicolau: interpretare
Cum arată condiloamele din infecția cu HPV?
Condiloamele acuminate (negi, veruci) pot apărea în zona genitală, pe penis, scrot, vagin sau labii. Pot apărea și în zona anală.
Dar și în alte zone de piele care s-au contaminat cu HPV.
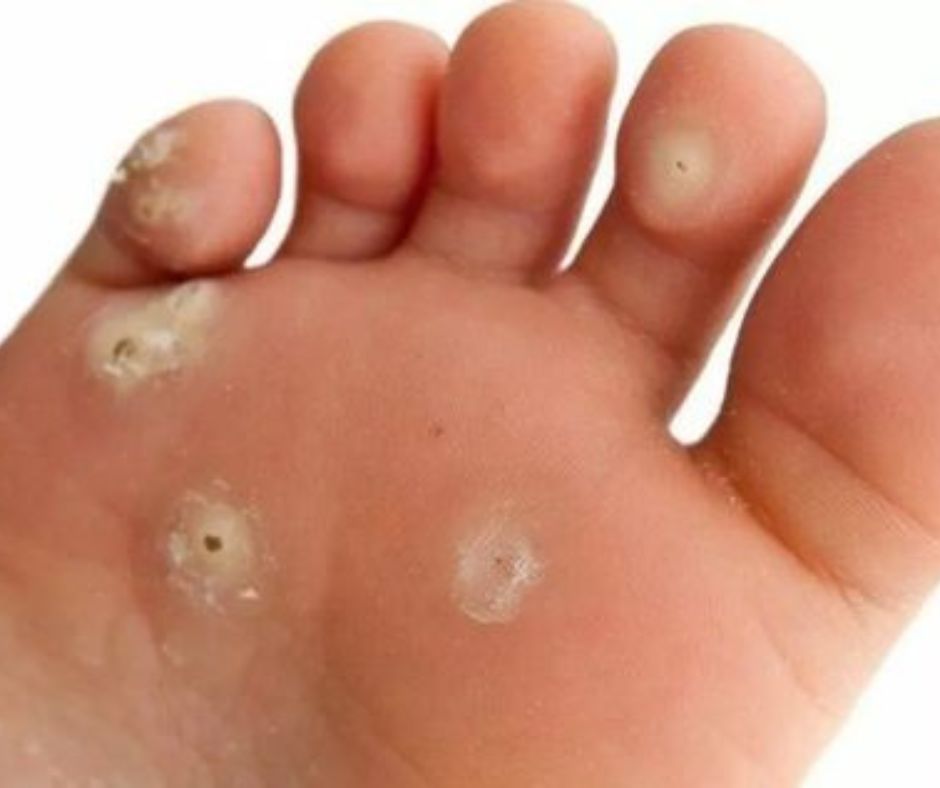
Pot apărea negi pe degetele de la mână, în talpă, pe față, mai ales în jurul gurii și al nasului. Există posibilitatea contaminării zonei genitale de la verucile de pe tălpi sau degete.
Tratamentul poate să îndepărteze negii, dar nu vindecă infecția cu Papilloma virus. De aceea, negii reapar.
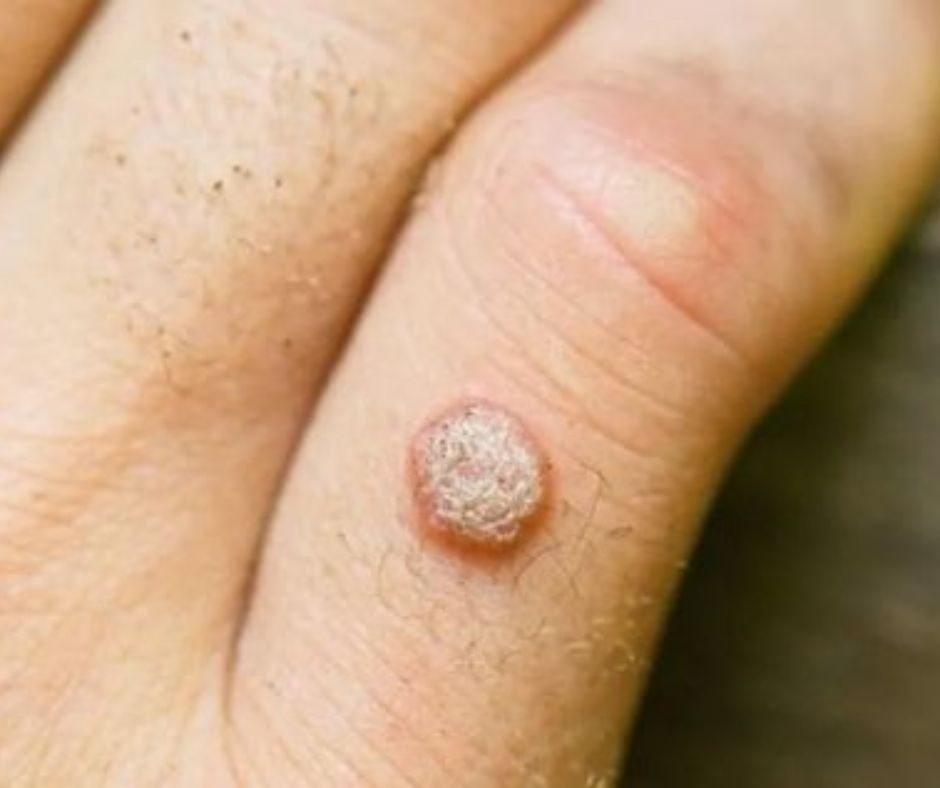
Negii sunt mici (sub 5 mm sau mai mici), dar grupați așa cum se vede în imagini.
Pot crea mâncărimi, roșeață și disconfort.
Pot apărea leziuni și în regiunea orofaringiana (corzi vocale, amigdale, valul palatin, laringe, nas).
Imaginile verucilor în zona genitală – link DermNet NZ
Află mai mult ⮕ Infecții transmise sexual: 30 de întrebări și răspunsuri
Ce complicații generează infecția cu HPV?
Posibilitatea apariției diferitelor tipuri de cancere este cea mai de temut.
Aproape toate tipurile de cancer de col uterin sunt provocate de HPV. Și 50% din cazuri sunt provocate de tulpina 16 de HPV.
Aproximativ 90% din cancerele anale sunt provocate de infecția cu Papilloma.
Cancerul vaginal este provocat în proporție de 70% de tulpinile 16 și 18 de Papilloma virus.
Cancerul vulvar este provocat în proporție de 20-40% de această infecție.
Alte tipuri de cancere de care este responsabil HPV: cancer la nivelul gurii sau gâtului, cancer de penis, cancer vulvar.
Controalele medicale regulate pot detecta la timp infecția cu HPV. Aceasta nu poate fi eliminată. Dar leziunile precanceroase, tratate la timp, oferă șanse mai mari de supraviețuire.
Află mai mult ⮕ Vaccinul HPV la adult – 10 recomandări importante
Va face cancer orice persoană infectată cu HPV?
Nu. Cercetătorii consideră că moștenirea genetică joacă un rol important în evoluția infecției către diferitele tipuri de cancer. Este important totodată și stilul de viață și prezența altor infecții.
Alți factori care cresc riscul de cancer:
∎ infecție cu Papilloma care durează mai mult de 24 luni
∎ infecție simultană cu HIV
∎ infecție simultană cu Chlamidia sau Herpes simplex
∎ fistula anală (crește riscul de cancer anal)
∎ mai mult de 3 sarcini duse la termen (crește riscul de cancer de col uterin)
∎ relații homosexuale
∎ fumat
Citește mai departe…
Ce infecții pot provoca apariția cancerului?
Boala inflamatorie pelvină (anexita)
Infecția cu HPV și sarcina
Cancer de col uterin: simptome care te avertizează
Hiperplazia de endometru: simptome și complicații
Bibliografie
- Human Papillomavirus (HPV), HPV-Related Disease, and the HPV Vaccine. Rev Obstet Gynecol. 2008
Genital Warts. [Updated 2020 May 29]. In: StatPearls [Internet], 2020
Sexually acquired human papillomavirus, DermNet NZ