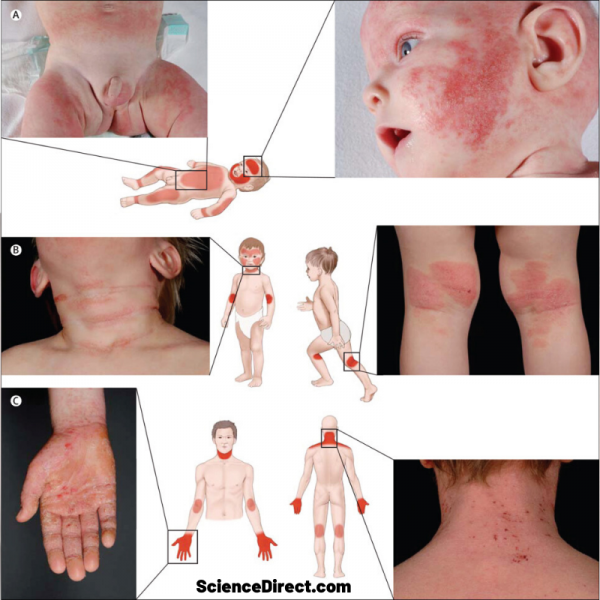
Dermatita atopica sau eczema este o afecțiune cronică a pielii. Se însoțește de piele uscată și erupție care provoacă prurit sau mâncărimi. Au tendință crescută la dermatită atopică persoanele care au și febra fânului (rinita alergică), astm sau alergii alimentare.
Eczema debutează de obicei în copilărie, afectând aproximativ 20% din copii. Dar poate apărea și la alte vârste.
Cauzele de apariție sunt explicate atât prin factori genetici, cât și de condițiile de mediu
Putem evita unele din aceste cauze?
Ce este dermatita atopică?
Dermatita atopică este cea mai frecventă afecțiune inflamatorie a pielii.
Erupția apare cel mai frecvent pe față, gât, brațe și picioare (în spatele încheieturii de la cot sau genunchi) și se mai numește eczemă.
Provoacă mâncărimi sau prurit, iar pielea este uscată și roșie.
Evoluează frecvent în pusee, cu perioade de erupție și mâncărimi accentuate, pe fondul unei dermatite cronice.
Află mai mult ⮕ Prurit sau mâncărimi de piele: cauze și remedii simple
Ce este atopia?
Atopia este tendința crescută a unei persoane de a face astm, eczemă sau febra fânului. Și este în mare parte o moștenire genetică.
Atopia se caracterizează prin apariția unei reacții exagerate a sistemului imunitar la anumiți factori de mediu.
La persoanele fără atopie, acești factori de mediu nu produc nicio reacție.
Află mai mult ⮕ Alergie la polen: măsuri eficiente ca să reduci simptomele
Există o cauză genetică a dermatitei atopice?
Dermatita atopică este cel mai probabil declanșată de factori de mediu care acționează pe un teren genetic favorabil.
Eczema apare frecvent la mai mulți membri ai unei familii. Și s-a obsevat că la aceștia există o mutație genetică a genei FLG.
Gena FLG dictează formarea unei proteine numită filagrina. Această proteină este o componentă importantă a epidermei (stratul cel mai superficial de celule al pielii).
Epiderma este o barieră importantă a organismului. Datorită ei este evitată deshidratarea, dar suntem protejați și de toxine, bacterii, alergeni ca praf și polen.
Filagrina are un rol important în menținerea acestei bariere.
Aproximativ 20-30% din persoanele cu dermatita atopică au această mutație genetică.
Totuși, în ciuda existenței acestei mutații genetice, sunt copii și adulți la care nu apare eczema. Și alții la care apare, deși nu au mutația genetică.
De aceea, specialiștii consideră că nu doar factorii genetici explică afecțiunea.
Este implicat sistemul imunitar?
Sistemul imunitar se dezvoltă în primele 6 luni de viață. Cele mai importante celule implicate în imunitate sunt limfocitele. Apar 2 tipuri de limfocite T: Th1 și Th2, aflate în echilibru.
La copiii cu dermatita atopică s-a constatat un dezechilibru: predomină limfocitele Th2 și a citokinele produse de acestea.
Astfel se declanșează procesul inflamator.
Inflamația contribuie la pierderea funcției de barieră a pielii:
∎ deshidratare
∎ iritanții pătrund mai ușor (săpunuri, detergenți, solvenți, praf)
∎ alergenii penetrează mai ușor (polen, microbi, antigenele acarienilor)
∎ bacteriile colonizează pielea mai ușor
∎ infecțiile sunt mai greu de tratat
Ce rol au infecțiile?
Infecțiile au rol important în declanșarea și agravarea eczemei.
Bacteriile sau ciupercile contribuie la menținerea unei inflamații cronice.
Ce trebuie să știm despre infecțiile bacteriene?
Persoanele cu dermatită atopică sunt mai sensibile la infecția cu Stafilococ auriu.
Cauza se datorează parțial datorită pielii uscate. Parțial leziunilor de grataj (scărpinat).
Pielea nu-și îndeplinește funcția de barieră.
Bacteriile care cauzează infecții se găsesc în mod normal pe piele. Dar uleiurile din pielea normală le blochează.
În dermatita atopică pielea fiind uscată nu există acest mecanism de apărare.
Antibioticele sunt adesea necesare pentru a trata aceste infecții.
Ce trebuie să știm despre infecțiile virale?
Herpes simplex care produce herpesul oral sau genital pot infecta mai ușor persoanele cu dermatita atopică.
Ce trebuie să știm despre infecțiile cu ciuperci?
Infectează frecvent zonele de piele în care eczema nu este ținută sub control cu tratament.
Se utilizează pentru tratament antifungice topice sau orale.
Află mai mult ⮕ Legătura dintre dermatita atopică și flora intestinală
Care sunt factorii declanșatori declanșatori pentru dermatita atopică?
Indiferent care este cauza dermatitei atopice, s-a observat că există factori de mediu care pot declanșa puseele.
Cunoscând acești factori declanșatori am putea evita măcar o parte din ei.
Ce rol are stresul?
Adulții și copiii cu dermatita atopica pot suferi declanșarea unui puseu ca urmare a stresului mental, fizic sau psihic.
Stresul poate surveni în multe moduri. O simplă răceală poate fi un factor stresant pentru organism.
Stresul social (mutarea într-o locuință nouă, schimbarea școlii, conflictele din familie) pot agrava eczema.
Află mai mult ⮕ Stres: semne, consecințe, control
Ce rol au substanțele iritante?
În contact cu anumite substanțe, eczema se agravează și crește senzația de prurit. Asta nu înseamnă că există o alergie la acele substanțe.
Cel mai frecvent sunt implicate:
∎ săpunul
∎ detergenții de rufe
∎ cosmetice și parfumuri
∎ creme
∎ mediul cu praf
∎ metale: bijuterii, ustensile de lucru
Măsuri utile:
∎ diluarea săpunurilor
∎ reducerea cantității de detergent de rufe și clătire suplimentară
∎ utilizarea mănușilor de protecție la contact cu substanțe care observăm că agravează eczema
∎ limitarea utilizării diferitelor creme, cu excepția celor indicate de medic pentru tratarea eczemei
Află mai mult ⮕ Piele sănătoasă: 10 secrete pentru fiecare decadă de vârstă
Ce rol are climatul?
Clima joacă un rol important în severitatea eczemei.
Climatul rece face dermatita mai greu de tratat.
Temperatura din locuință este important să fie constantă și confortabilă.
Dezumidificatoarele din cameră au un efect pozitiv asupra astmului, dar nu și asupra eczemei.
Transpirația agravează eczema și pruritul. Hainele și cearceafurile din materiale naturale trebuie să fie regula.
Evoluția este mai bună vara. Cauza este efectul pozitiv al luminii ultraviolete.
Un procent redus de persoane cu dermatită prezintă agravarea simptomelor vara. Este vorba despre un tip particular de dermatită numită eczema fotosensibilă.
Dermatita atopică și pielea uscată
Pielea uscată duce la pierderea rolului ei de barieră și la declanșarea inflamației.
Trebuie evitate:
∎ lipsa de protecție a pielii pe vreme rece
∎ spălarea frecventă cu apă prea fierbinte
∎ spălarea pielii cu apă dură
∎ săpunuri și antiseptice
∎ temperaturi ambientale prea ridicate
∎ clorul din piscine
Utilizarea regulată a unui emolient combate uscăciunea pielii.
Citește mai departe…
Dermatita atopică: Tratament
9 sfaturi practice pentru piele uscată
Ce este eczema atopică?
Mâncărimi de piele (prurit): cauze și remedii simple
Bibliografie
- US National Library of Medicine, Genetics Home Reference. FLG gene. Filaggrin. Updated January 21, 2020
DermNet NZ. Causes of atopic dermatitis
Adv Exp Med Biol.Atopic dermatitis: Pathophysiology.2017