Cancerul uterin include două tipuri de tumori: cancerul de endometru (cel mai frecvent) și sarcomul uterin (rar). Sângerarea vaginală între ciclurile menstruale sau la menopauză, când menstruația s-a oprit, este simptomul care atrage atenția cel mai frecvent. Histerectomia (îndepărtarea chirurgicală a uterului) este prima măsură de tratament.
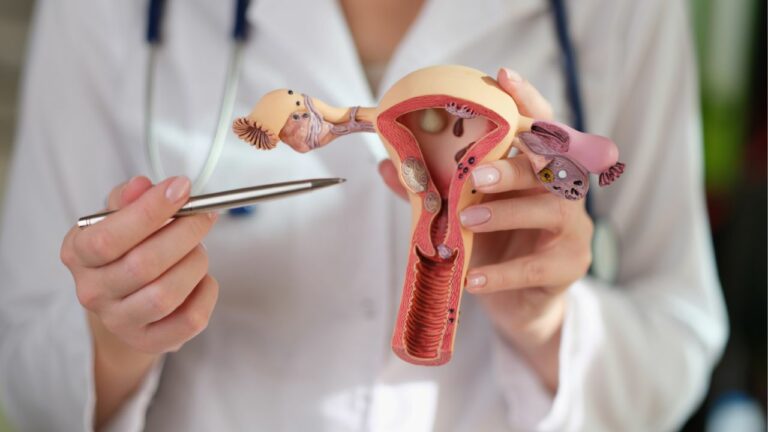
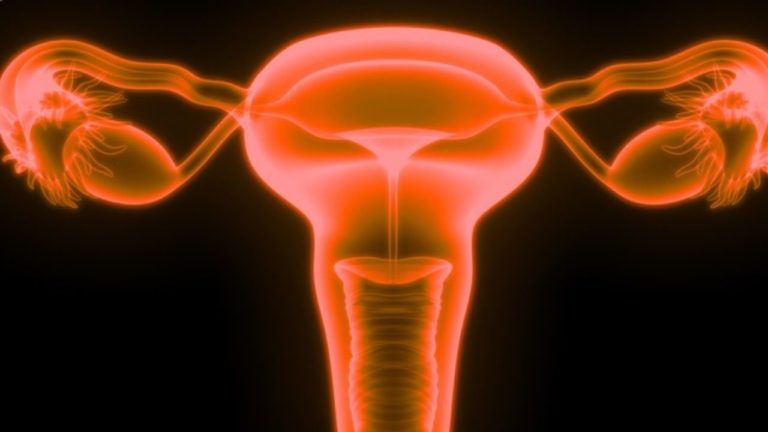
Uterul este parte a aparatului genital feminin și este organul care adăpostește fătul în cursul sarcinii. Porțiunea superioară a uterului se numește corp uterin. Corpul uterin se continuă cu colul uterin (cervix) care se deschide în vagin.

Cancerul uterin (de endometru sau sarcom) se referă la tumori maligne apărute la nivelul corpului uterin. Cancerul care apare în colul uterin (cervix) este alt tip de cancer numit cancer de col uterin.
Cancerul uterin apare mai frecvent la femeile peste 60 ani, dar nu este neobișnuit nici la vârste mai tinere.
Ce este endometrul?
Endometrul este mucoasa uterului, stratul de celule care căptușește uterul la interior. Endometrul suferă modificări în diferite faze ale ciclului menstrual .
Hormonii estrogeni și progesteron acționează asupra endometrului care se îngroașă în cursul sarcinii. Dacă nu apare sarcina, se produce mai puțin progesteron ceea ce face ca primul strat de celule al endometrului să se elimine și să apară menstruația.
Află mai mult ⮕ Endometrul: ce rol are și afecțiunile posibile
Care este diferența între cancerul de endometru și sarcomul uterin?
Cancerul de endometru este o tumoare malignă care pornește prin multiplicarea unui grup de celule din endometru.
Sarcomul uterin este tumoarea malignă care se dezvoltă din musculatura uterului (mai profund față de endometru).
Deoarece cancerul de endometru este mult mai frecvent decât sarcomul, denumirea de cancer uterin se referă cel mai frecvent la cancerul endometrial.
Cancerul uterin: simptome
Cancerul uterin provoacă simptome încă din primele stadii ceea ce face ca diagnosticul să poată fi stabilit rapid și tratamentul să poată fi instituit în timp util.
Sângerările uterine apărute după instalarea menopauzei, chiar și în cantități mici (pete de sânge), sunt un semnal de alarmă pentru cancerul uterin.
Alte simptome posibile:
- sângerări vaginale între ciclurile menstruale (înainte de menopauză)
- dureri abdominale în partea inferioară sau dureri pelvine
- secreții vaginale de culoare albă sau transparente apărute după instalarea menopauzei
- cicluri menstruale abundente sau prelungite după vârsta de 40 ani
- durere la contact sexual
- dificultăți la urinat
- micțiuni frecvente
- scădere în greutate neintenționată
Cancer uterin: cauze și factori de risc
Cauza cancerului uterin nu este cunoscută exact. Un anumit eveniment se produce la un moment dat și generează modificări ale celulelor uterului. Celulele mutante se multiplică apoi fără control și formează masa tumorală care devine cancer uterin.
Se crede că tulburările hormonale joacă un rol. Estrogenii pot stimula celulele endometrului să se multiplice rapid și să determine apariția hiperplaziei de endometru.
Hiperplazia de endometru este considerată o modificare precanceroasă care trebuie urmărită și supravegheată.
În schimb, se cunosc mai multe despre factorii de risc, evenimente care cresc probabilitatea de a face cancer uterin.
- terapia hormonală după instalarea menopauzei
Terapia de substituție cu estrogeni aplicată pentru combaterea simptomelor menopauzei și terapia cu Tamoxifen pentru cancerul de sân, sunt asociate cu o probabilitate mai mare de apariție a cancerului de endometru.
- vârsta
Riscul de cancer uterin crește cu vârsta. Este cel mai frecvent diagnosticat după menopauză.
- obezitatea
Creșterea cantității de țesut grăsos duce la creșterea producției de estrogeni care crește riscul de cancer uterin.
Mai mult de 50% din cancerele uterine apar la persoane supraponderale.
- diabetul și sindromul metabolic
Diabetul este asociat cu un risc mai mare de cancer uterin.
- genetica
Sindromul Lynch este un sindrom moștenit genetic. Mutația genetică crește mult riscul de apariție a cancerului de colon plus a altor tipuri de cancere cum este cancerul uterin.
Persoanele diagnosticate cu sindrom Lynch trebuie să stabilească cu medicul un program de urmărire (screening) pentru a depista la timp orice tip de tumoare.
Bine de știut
Sarcomul uterin, spre deosebire de cancerul de endometru, apare mai frecvent la femei care au fost expuse anterior la radiații sau la radioterapie.
Diagnostic
Medicul ginecolog face un examen fizic după care poate decide necesitatea unor analize și investigații suplimentare.
- markerul CA-125
CA-125 este o proteină a cărei cantitate poate fi măsurată în sânge și creșterea poate semnifica prezența unui cancer uterin.
Markerul CA-125 este mai degrabă specific pentru cancerul ovarian, dar nu poate fi folosit ca test de screening pentru niciun tip de cancer deoarece poate să dea rezultate fals pozitive sau fals negative.
Rezultatul CA-125 are valoare doar corelat cu celelalte date clinice.
- investigații imagistice
Computer tomografia, RMN și ecografia transvaginală ajută substanțial la diagnostic.
- biopsia de endometru
La biopsie se extrage o bucată de țesut care se analizează la microscop și stabilește cu certitudine diagnosticul.
Bine de știut
Analiza Babeș-Papanicolau nu are valoare pentru cancerul de endometru. Este foarte utilă însă pentru screeningul cancerului de col uterin.
Stadializarea cancerului uterin
Stadiul I: cancerul este localizat doar la nivelul uterului
Stadiul IA: cancerul este în doar în endometru
Stadiul IB: cancerul a depășit în profunzime endometrul și a ajuns la cel de-al doilea strat celular (miometrul sau țesutul muscular al uterului)
Stadiul II: cancerul s-a extins la colul uterin, dar nu a depășit uterul
Stadiul III: cancerul a depășit uterul (corpul și colul uterin) dar încă este localizat în zona pelvină.
Stadiul IV: cancerul uterin a depășit zona pelvină
Află mai mult ⮕ Cancer de col uterin: simptome care te avertizează
Tratament
Tratamentul depinde de tipul de cancer și de stadializare.
Variantele de tratament includ:
- chimioterapia cu medicamente puternice care să distrugă tumoarea
- radioterapia
- terapia hormonală
- imunoterapia care ajută propriul sistem imunitar să lupte cu cancerul
- terapia targhetată cu medicamente îndreptate țintit asupra unui anumit tip de celule pe care să le împiedice să se mai multiplice
De cele mai multe ori se apelează și la intervenția chirurgicală de îndepărtare a uterului, denumită histerectomie.
Frecvent se elimină și ovarele în aceeași intervenție ceea ce duce la instalarea bruscă și imediată a menopauzei.
Putem preveni cancerul uterin?
Nu putem preveni cancerul, dar putem reduce probabilitatea de apariție a cancerului uterin acționând asupra factorilor de risc.
- tratamentul corect al diabetului
- menținerea greutății corporale optime
- folosirea contraceptivelor orale care au ambele tipuri de hormoni sexuali (estrogeni și progesteron) și care aduc un oarecare grad de protecție
Care este evoluția cancerului uterin?
Din fericire, cancerul uterin (de endometru sau sarcom) provoacă simptome în stadii incipiente și poate fi diagnosticat la timp.
Supraviețuirea la 5 ani în cancerul de endometru este de 81%. Asta înseamnă că 81% din persoane trăiesc la 5 ani de la stabilirea diagnosticului. Procentul poate atinge și 95% dacă tumoarea nu depășește uterul.
Depistarea precoce este cheia succesului.
Există teste de screening care ar putea fi făcute din timp?
Nu. Nu există analize sau investigații de screening. Sângerarea vaginală anormală, chiar și în cantități mici ar trebui să ne trimită la medic.
Citește mai departe…
10 semne de cancer pe care femeile nu trebuie să le ignore
Analize și investigații necesare la menopauză
Premenopauza: cauze și soluții
Fibrom uterin: tipuri, simptome, tratamente posibile
Ce este chistul endometriozc?
Bibliografie
- American Cancer Society. Key statistics for endometrial cancer.
- Cancer Treatment Centers of America. Top uterine cancer causes and factors that put you at risk.
- American Cancer Society. Endometrial cancer risk factors.