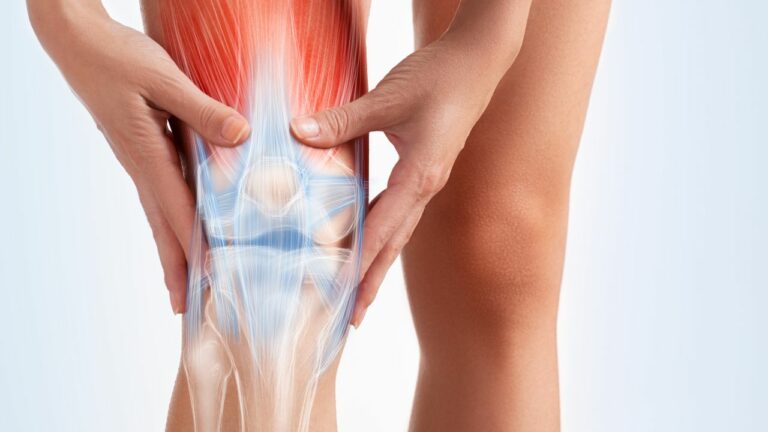
Gonartroza sau osteoartrita genunchiului este una din cele mai frecvente cauze ale durerii de genunchi. Caracteristica gonartrozei este distrugerea progresivă a cartilajului articular. Oasele rămân expuse și, la mișcare, se freacă unele de altele provocând apariția inflamației, umflarea genunchiului și durere.
Durerea de genunchi din gonartroză se dezvoltă lent, în 10-15 ani de viață activă. Factorii genetici și cei care țin de stilul de viață (în special obezitate) au un rol în apariția inflamației articulațiilor genunchilor.
Tratamentul poate fi non-invaziv în primele etape de boală. Dar rezolvarea definitivă nu este posibilă încă fără o proteză de genunchi.
Gonartroza: Simptome
Gonartroza se caracterizează prin apariția și agravarea treptată a simptomelor.
Cel mai frecvent se asociază următoarele simptome de gonartroza:
- durere de genunchi (se agravează după efort)
- rigiditatea articulației genunchiului, în special dimineața, la trezire
- reducerea gradului de mobilitate (mișcare dificilă)
- genunchiul ”pocnește” sau se blochează
- instabilitatea genunchiului
- deformarea articulației genunchiului
Pe măsură ce gonartroza progresează, simptomele devin tot mai severe. Durerea de genunchi este constanta, chiar și în repaus.
Apar crepitații: este percepută o senzație de frecare a oaselor. Articulația genunchiului este vizibil deformată.
Osteoartrita genunchiului (gonartroza) afectează mai mult un genunchi decât altul. Dar, cu timpul, ambii genunchi sunt afectați (gonartroza bilaterală)
Află mai mult ⮕ Guta: este carnea de vină pentru durerile articulare?
Cauze de gonartroza
Gonartroza rezultă ca urmare a distrugerii cartilajului, țesutul protector care permite oaselor să gliseze unul pe celălalt.
În final, cartilajul este distrus complet și, la mișcare, oasele se freacă direct unul pe celălalt.
Distrugerea cartilajului în osteoartrită poate fi cauzată de:
- avansarea în vârstă
- traumatisme ale genunchiului în antecedente, cu fracturi de rotulă, rupturi de ligamente sau ruptură de menisc; toate aceste evenimente afectează alinierea corectă a oaselor în articulație și cartilajul este afectat la mișcare
- suprasolicitarea la efort a genunchiului
- predispoziția genetică
- obezitatea care mărește stresul provocat articulației; un rol au și citokinele pro-inflamatorii eliberate de țesutul adipos
Află mai mult ⮕ Cum să eviți durerile articulare după 50 ani?
Analize necesare la gonartroză
Medicul ortoped va stabili diagnosticul corect analizând:
-simptomele pe care le descrieți
-caracteristicile durerii de genunchi: durere în partea din față a genunchiului, agravată de perioadele lungi de stat pe scaun sau de urcarea și coborârea scărilor
-gradul de deformare a articulației
-felul în care mergeți
-libertatea de mișcare, gradul de mobilizare a articulației
Analize și investigații utile:
-analize de sânge pentru a exclude alte cauze de durere și pentru a analiza gradul de inflamație (Proteina C Reactivă, VSH, factor reumatoid, hemoleucograma)
-investigații imagistice (radiografia genunchiului, eventual RMN – rezonanța magnetică nucleară)
La final va stabili care componente ale articulației sunt afectate și în ce grad. Și va putea face, astfel, un plan de tratament.
Află mai mult ⮕ Cu ce analize medicale putem depista inflamația?
Tratament gonartroza
Gonartroza nu este o boală vindecabilă. Tratamentul țintește diminuarea simptomelor, în special a durerii de genunchi.
Tratamentul definitiv este chirurgical și constă în montarea unei proteze de genunchi (artroplastia genunchiului).
În funcție de stadiul bolii, medicul ortoped va apela la tratament medicamentos sau va indica intervenția chirurgicală.
Tratament non-invaziv
1. Medicamente per os sau tratament topic
În primele stadii de boală se folosesc antiinflamatoarele nesteroidiene (ibuprofen, diclofenac, naproxen ș.a.) per os sau sub formă de unguente și creme.
Dacă durerea este moderată sau severă se poate apela la analgezice opioide: tramadol
2. Infiltrația intraarticulară
Se folosesc pentru infiltrație corticosteroizi sau acid hialuronic sau combinații cu anestezice.
Riscurile sunt minime și reducerea durerii permite amânarea intervenției chirurgicale.
3. Electrostimularea
Unitățile TENS utilizează curent cu voltaj redus în scopul diminuării durerii. Sunt mici aparate cu baterii conectate la piele, în zona dureroasă, prin intermediul unor electrozi.
Produc impulsuri electrice care se transmit fibrelor nervoase. Scopul este blocarea senzației de durere.
Se mai practică și alte tipuri de electrostimulare, cu scopul menținerii masei musculare care susține genunchiul.
Află mai mult ⮕ Când este timpul pentru proteza de genunchi?
Ce poți face singur?
1. să observi care sunt factorii care declanșează durerea și să-i eviți; de exemplu, urcatul scărilor
2. să menții greutatea optimă sau să urmezi o dietă echilibrată anti-inflamatoare care să ducă la pierderea kilogramelor în plus
Indicele de masă corporală (IMC) ne spune unde ne încadrăm:
Indicele de Masă Corporală normal este între 18,5 – 24,9 kg/m2.
IMC peste 27 te încadrează la supraponderali.
IMC peste 30 te încadrează la obezitate
Reducerea greutății scade intensitatea durerii, dar încetinește și progresia bolii. Este esențială pentru a vă simți mai bine.
Colaborarea cu un nutriționist este utilă, mai ales atunci când vă lipsește voința de a vă schimba stilul de alimentație.
3. Terapia cald-rece
Compresele calde ajută la diminuarea durerii acute. Compresele reci diminuează inflamația și stimulează circulația sângelui la nivelul articulației.
Putem apela la clasicele sticle cu apă încălzită sau ținută la congelator.
Dar există și compresele cu gel special destinate acestui tip de terapie cald-rece. Pentru aplicații calde compresa este menținută în apă fiartă 10-15 minute înainte de aplicare. Pentru rece: se introduce compresa cu gel în congelator pentru 30 min.
4. Genunchiere sau orteze pentru susținerea genunchiului
Mențin stabilitatea genunchiului și contribuie la reducerea durerii. Este bine să ne sfătuim cu medicul ortoped pentru alegerea modelului potrivit.
5. Alegerea pantofilor potriviți și eventual utilizarea talonetelor
6. Mișcarea este esențială pentru a menține mobilitatea articulațiilor afectate de osteoartrită
Se evită sporturile care pot șoca articulația, cum este joggingul. Se preferă înotul sau ciclismul, mersul pe jos.
Află mai mult ⮕ Medicamente antiinflamatoare utile la durerea de genunchi
De reținut
• gonartroza este una din cauzele durerilor de genunchi
• obezitatea este un factor important pentru apariția inflamației articulare
• gonartroza nu este o boală vindecabilă
• tratamentul pentru a scăpa definitiv de durerea de genunchi este proteza de genunchi (artroplastia)
• momentul oportun pentru protezare îl stabilește medicul ortoped
Citește mai departe…
Chist Baker: de ce ai durere în spatele genunchiului?
Gheață sau căldură? Ce să folosești la durere de genunchi?
Pseudoguta, durerea de genunchi și calciul
Infiltrații la genunchi pentru gonartroză
Tratament gută. Remedii pentru durere și inflamație
Bibliografie
- -Perm.J. Knee Osteoarthritis: A Primer, 2017
-Arthritis&Rheumatology. 2019 American College of Rheumatology/Arthritis Foundation Guideline for the Management of Osteoarthritis of the Hand, Hip, and Knee, 2020