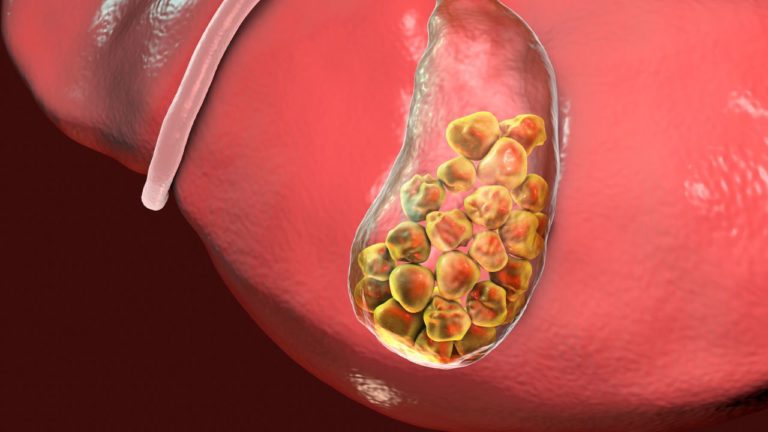
Litiaza biliară sau pietre la fiere în termeni populari este legată de alimentația bogată în grăsimi și săracă în fibre. Este o afecțiune rară la populațiile din Africa și Asia care au un regim preponderent bazat pe legume și fructe.
Surplusul de proteine și grăsimi animale și preponderența grăsimilor saturate în detrimentul grăsimilor polinesaturate și al fibrelor cresc riscul de litiază biliară.
Bila conține colesterol și săruri biliare. Când concentrația de colesterol crește peste un punct critic apare cristalizarea și se formează calculii.
Litiaza biliară poate fi asimptomatică. Există pietre la fiere, dar sunt descoperite întâmplător.
Dacă un calcul se deplasează și blochează eliminarea bilei din vezica biliară apare colica biliară cu durere în partea dreaptă a abdomenului, sub coaste sau durere epigastrică (de stomac).
Agravarea simptomelor cu apariția de greață, vărsături, intoleranța la alimente grase, febră sau chiar icter înseamnă că există inflamație și colecistită acută pentru care trebuie să mergem rapid la medic.
Află mai mult ⮕ Litiaza biliară: simptome și tratament
Pentru cine este recomandat regimul alimentar?
Regimul alimentar de evitare a litiazei este util mai ales atunci când știm că există un risc crescut de apariție a pietrelor la fiere.
• rude de gradul 1 care au avut sau au litiază biliară
• sexul feminin – femeile tinere au un risc de 3-4 ori mai mare decât bărbații de aceeași vârstă
• nivel crescut de estrogeni și progesteron: sarcina, utilizarea anticoncepționalelor orale, tratamente hormonale
• obezitate – există producție și secreție excesivă de colesterol care intră în compoziția bilei
• pierdere rapidă în greutate – după chirurgie bariatrică sau cu diete severe de slăbit
• diabet zaharat tip 2 și rezistență la insulină
• ciroza – crește de 10 ori riscul de litiază biliară
• rezecții de intestin – în bolile inflamatorii intestinale (boala Crohn)
• distrugere de hematii și hemoliză: anemia cu hematii în seceră și alte afecțiuni
• sedentarismul
• dischinezia biliară (bila leneșă)
Află mai mult ⮕ Cum se tratează bila leneșă?
Pietre la fiere: Regim alimentar
Nutriționiștii ne fac 4 recomandări de dietă pentru a evita crizele de fiere și formarea calculilor biliari.
1. Dieta bazată pe fructe și legume
Proteinele și grăsimile de origine animală contribuie la apariția litiazei biliare. Aproape 90% din calculi sunt compuși din colesterol, ceea ce sugerează că reducerea grăsimilor saturate din regimul alimentar poate scădea riscul de litiază.
Ce dovezi aduc studiile clinice:
• femeile cu regim vegetarian au un risc cu 20-30% mai mic de apariție a litiazei biliare comparativ cu cele care au un regim non-vegetarian
Regimul vegetarian aduce un aport crescut de fibre, pe lângă procentul redus de grăsimi saturate.
Totodată, alimentația bazată pe fructe și legume se asociază cu un risc mult redus de a ajunge la colecistectomie (îndepărtarea chirurgicală a colecistului) la ambele sexe.
• vitamina C care abundă în fructe scade riscul de litiază biliară la femei
• aportul de grăsimi bune, polinesaturate, din sursele vegetale, reduce riscul de pietre la fiere atât la femei, cât și la bărbați
• grăsimile trans provenite din uleiuri vegetale parțial hidrogenate cresc riscul de litiază. Le găsim adesea în margarină, deserturi și alimentele prăjite sau fast-food.
În general, persoanele cu un nivel crescut în sânge al LDL-colesterol au și riscul cel mai mare de a avea pietre la fiere.
Bine de știut: un tratament care duce la dizolvarea pietrelor sau a fragmentelor de pietre va fi urmat de reapariția litiazei atunci când nu se corectează dieta și nivelul de colesterol.
Află mai mult ⮕ Cum identificăm pe eticheta alimentelor grăsimile periculoase?
2. Reducerea consumului de zaharuri rafinate și creșterea consumului de fibre
Procentul de colesterol din bila produsă de ficat crește atunci când consumăm preponderent carbohidrați rafinați cum este zahărul și făina albă.
Persoanele care consumă regulat aceste alimente au risc mai mare de litiază biliară.
Un studiu clinic efectuat în Italia și care a inclus peste 13 000 de persoane a studiat riscul de apariție a litiazei sau a recidivei litiazei biliare raportat la obiceiurile alimentare.
S-a constatat că un aport crescut de fibre alimentare împreună cu o perioadă de fasting nocturn (nu ne alimentăm noaptea) reduce riscul de calculi biliari.
Află mai mult ⮕ Cum să crești aportul de fibre din alimentație?
3. Menținerea greutății corporale
Bărbații cu indice de masă corporală BMI peste 25 și femeile cu BMI peste 30 au un risc dublu de a face calculi în colecist.
De asemenea, curele de slăbire după care ne îngrășăm din nou și repetarea acestor cicluri crește mult riscul de pietre la fiere.
Regimurile de slăbit nu trebuie să fie foarte drastice. Pierderea unui număr mare de kg în timp scurt duce, de asemenea, la litiază și crize de fiere.
4. Fără consum de alcool
Consumul de alcool, chiar dacă este în cantități moderate, crește riscul de litiază biliară.
De reținut
Orice regim alimentar este mai ușor de ținut dacă întreaga familie practică același stil de alimentație.
Regimul pentru evitarea litiazei biliare este util și când există litiază asimptomatică pentru care nu se intervine chirurgical. Pot fi evitate episoadele de inflamație și colecistită acută care ar grăbi intervenția chirurgicală.
Dischineziia biliară sau bila leneșă este un alt motiv important pentru care poți adopta regimul alimentar.
Consumul mai mare de fibre, cu reducerea grăsimilor saturate și a zaharurilor rafinate este utilă sănătății în general, dar mai ales atunci când știm că avem risc de litiază.
⮕ Dieta după colecistectomie: ce alegem? ce evităm?
Surse
- Hepatic insulin resistance directly promotes formation of cholesterol gallstones. Nat Med. 2008;14(7):778-82. [PMID:18587407]
- Effect of vegetarianism on development of gall stones in women. Br Med J (Clin Res Ed) . 1985
- Long-term intake of trans-fatty acids and risk of gallstone disease in men. Arch Intern Med. 2005
- Gallstones in obesity and weight loss. Eur J Gastroenterol Hepatol. 2000
- NIH. Eating, Diet, & Nutrition for Gallstones