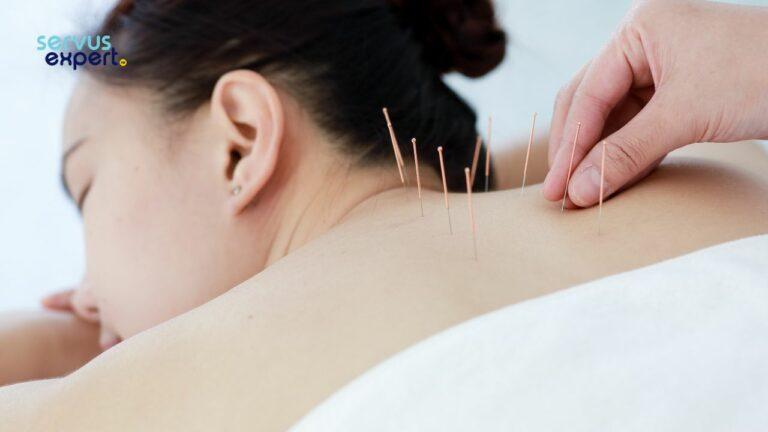
Acupunctura pentru bufeuri ar trebui să devină terapie standard la menopauza, este concluzia unui studiu științific. Acupunctura determină reducerea rapidă a simptomelor moderate și severe care însoțesc menopauza.
Rezultatele au fost semnificative statistic și publicate de un grup de cercetători olandezi, în British Medical Journal.
Simptomele însoțitoare ale menopauzei afectează calitatea vieții și starea generală de sănătate.
Majoritatea femeilor au aceste simptome timp de 4-5 ani în jurul vârstei de 50 ani.
Aproximativ 75% din femeile la menopauză se plâng de bufeuri, iar pentru 10-20% dintre femeile cu bufeuri, acestea sunt severe, deranjante.
Alte simptome de menopauză: transpirații nocturne, vulnerabilitate emoțională, tulburări ale somnului, oboseală, dureri articulare, tulburări de memorie și concentrare, uscăciune vaginală, pierderea dorinței sexuale.
Terapia hormonală diminuează eficient aceste simptome. Dar aduce și creșterea riscului de cancer de sân, cancer uterin sau tromboze venoase.
De aceea, femeile nu apelează cu entuziasm la această modalitate de tratament.
Tratamentele non-hormonale: clonidina, gabapentin, antidepresivele, sunt eficiente de multe ori.
Dar și acestea sunt evitate deoarece aduc alte efecte adverse: tulburări de somn, amețeală, greață, gură uscată sau constipație.
Se mai folosesc și tratamente non-farmacologice pe bază de plante și fitoestrogeni.
Nu sunt încă suficient de clare dovezile științifice ale efectelor benefice. Nu sunt clar stabilite nici doza, nici durata acestor terapii.
Află mai mult ⮕ Menopauza: Ce trebuie să schimbăm pentru a reduce simptomele?
Acupunctura pentru bufeuri
Mai multe studii au demonstrat până acum efectul benefic al ședințelor de acupunctură pentru simptomele de menopauză. Dar erau criticabile pentru o insuficientă rigoare metodologică.
Studiul cercetătorilor olandezi este primul care, pleacând de la ipoteza că acupunctura poate reduce efectele neplăcute ale menopauzei, reușește să demonstreze suficient de riguros.
Efectul metodelor de acupunctură este benefic în special asupra bufeurilor.
Tehnica a fost practicată de către medici cu experiența acestei terapii complementare.
Femeile incluse în studiu au avut vârste cuprinse între 40-65 ani.
Au participat la o ședință de acupunctură pe săptămână. Niciun alt tratament nu a fost practicat în paralel, deci nu se poate ridica suspiciunea efectului benefic al altei terapii.
Durata ședinței de acupunctură (15 min) și frecvența ședințelor (1 dată pe săptămână) face metoda accesibilă și persoanelor cu timp liber mai puțin sau care sunt mai comode în a se îngriji de propria sănătate.
Un alt fapt semnificativ este absența completă a oricăror riscuri sau efecte secundare ale acupuncturii.
Intensitatea bufeurilor a scăzut semnificativ în cursul terapiei și, de aceea, cercetătorii implicați recomandă introducerea acupuncturii ca metodă standard de îngrijire a femeii la menopauză.