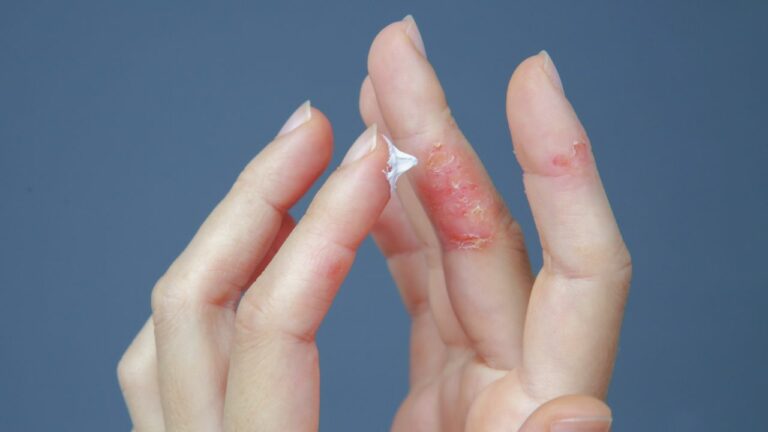
Dermatita atopică sau eczema este o afecțiune inflamatorie cronică a pielii, necontagioasă. Se caracterizează prin roșeața tegumentelor și prurit. Se poate însoți de astm sau alergii.
Din păcate nu există încă o explicație clară a cauzelor pentru care apare dermatita atopică și nici nu există un tratament definitiv.
Fenomenele sunt de durată. Au perioade de remisie (cu dispariția completă a leziunilor) și perioade de exacerbare.
Cercetătorii au observat însă că apariția eczemei are o legătură cu microbiomul, totalitatea bacteriilor bune din intestin care ne ajută la digestie. În plus, și bacteriile care populează pielea sunt implicate.
Unele din observațiile lor sunt incluse într-un studiu apărut în revista International Immunopharmacology și au o valoare practică în ceea ce privește tratamentul eczemei.
De aceste observații poate depinde și reușita tratamentului eczemei.
Care sunt simptomele de dermatită atopică?
- piele uscată
- prurit (mâncărimi), în special noaptea
- pete roșii în special pe mâini, picioare, gât, partea superioară a toracelui, pleoape, glezne, pe partea internă la nivelul articulației cotului și genunchiului; la copii mici, leziunile specifice pot fi localizate și pe față sau scalp
- zone cu piele îngroșată, solzoasă
Află mai mult ⮕ Ce cauze pot avea mâncărimile de piele?
Dermatita atopică și microbiomul de la nivelul pielii
Microbiom reprezintă totalitatea bacteriilor ”bune” care ne colonizează pielea și intestinele și care ne ajută în apărarea față de agresori.
Studiul face câteva observații din care putem trage unele concluzii referitoare la conduită. Putem încerca astfel să prevenim apariția sau reapariția dermatitei atopice.
Există o foarte strânsă legătură între severitatea dermatitei și diversitatea populației de microbi de pe piele.
În dermatita atopică s-a observat disbioza: modificarea tipurilor de germeni care populează pielea, înlocuirea speciilor favorabile cu cele patogene.
Când microbiomul la nivelul pielii este afectat (de exemplu spălarea pe mâini în exces și iritarea pielii) crește populația de Stafilococ auriu de pe piele.
Totodată scade populația de Stafilococ epidermidis care face parte din flora obișnuită, de apărare a pielii.
Utilizarea frecventă de antibiotice sau medicamente antiinflamatoare are același efect de alterare a microbiomului pielii. Se înmulțesc germenii nedoriți: Streptococ, Corynebacterium ș.a.
Creșterea ph-ului la nivelul pielii favorizează proliferarea Stafilococului auriu.
O altă observație este că modificările celulare de dermatită analizate la microscop sunt similare cu modificările pe care le provoacă Stafilococul auriu in vitro.
Există ipoteza că Stafilococul auriu crește severitatea dermatitei atopice, deoarece secretă factori cu o virulență deosebită.
Stafilococul epidermidis face parte din mecanismele de apărare ale pielii, deoarece crește cantitatea de antimicrobiene cu care pielea se menține sănătoasă: catelicidina și beta-defensina. Totodată blochează și Stafilococul auriu să colonizeze pielea, cavitatea nazală.
Creșterea colonizării cu Stafilococ epidermidis are deci un rol protectiv.
Dermatita atopică și microbiomul de la nivel intestinal
Compoziția florei intestinale poate fi afectată de diferiți factori de mediu: stresul, dieta, poluanții. În special factorii care ne afectează în prima copilărie sunt importanți.
Flora intestinală joacă un rol deosebit de important în apariția dermatitei atopice.
Comparativ cu populația generală, la persoanele cu dermatită apar mai frecvent la nivel intestinal anumite bacterii: Clostridium, E.coli, Stafilococ auriu.
Tot la aceste persoane s-a observat o scădere a unor specii favorabile de bacterii: Bifidobacteria.
Clostridium și E.coli generează inflamație la nivelul peretelui intestinal.
Administrarea de acid linoleic sau de probiotice care conțin Bifidobacterium (în special Bifidobacterium lactis) s-a dovedit benefică în studiile pe șoareci.
Este dovedită legătura dintre compoziția florei intestinale și activitatea creierului, răspunsul acestuia la stres și anxietate
Cortizolul, hormonul care crește la stres, poate altera mucoasa intestinală deoarece produce modificări ale compoziției microbiomului.
Află mai mult ⮕ Dermatita atopică: tratamentul actual
Observații legate de diversele variante de tratament
- corticosteroizii în aplicație locală rămân încă cea mai utilizată terapie în dermatita atopică
Dar studiul efectului lor asupra florei cutanate nu este complet. Corticosteroizii au efecte imunosupresoare și ar putea favoriza în principiu, infecțiile cutanate.
- tratamentul antibiotic care urmărește să trateze Stafilococul auriu nu și-a dovedit eficiența ( s-a folosit flucloxacilin și mupirocin pentru 4-8 săptămâni)
- uleiul ozonizat și apa ozonizată
Ozonul a fost inițial folosit pentru a steriliza apa de băut.
Până acum a mai fost folosit la tratarea plăgilor care nu se închid și în terapia pentru Herpes zoster sau Herpes simplex.
În dermatita atopică s-a constatat reducerea severității eczemei și reducerea populației de Stafilococ auriu, E.coli, Pseudomonas, Candida (în proporție de 92-100% după aplicarea de apă ozonizată la 20-30 gr Celsius timp de 1 min)
Uleiul ozonizat are un puternic efect antiinflamator la nivelul pielii.
Vaselina este un emolient obișnuit folosit în dermatita atopică.
S-a constatat că diminuează severitatea eczemei, împiedică deshidratarea pielii și colonizarea cu Stafilococ auriu.
- hipocloritul de sodiu (NaClO)
A fost și încă este utilizat ca dezinfectant în viața de zi cu zi; mixat cu apă generează o hidrocarbură puternică ce distruge majoritatea bacteriilor, virusurilor și ciupercilor.
Mecanismul prin care hipocloritul are efecte benefice în dermatita atopică nu este bine înțeles.
Dar, mai important decât felul în care acționează, este efectul: spălarea cu apă cu hipoclorit îmbunătățește simptomele în dermatita atopică și reface flora normală a pielii scăzând populația de Stafilococ auriu.
S-a constatat că scade necesarul de corticosteroizi și antibiotice cu aplicare locală.
Deși utilizarea lor ar avea logică și a fost încercată, probioticele nu și-au dovedit eficiența în dermatita atopică.
Nu sunt ghiduri de specialitate care să recomande administrarea lor la copiii cu dermatită.
- terapia cu ultraviolete UVB
A fost încercată în studii restrânse; efectul a fost de refacere a florei cutanate normale, de scădere a populației de Stafilococ auriu.
⮕ Ruxolitinib (Opzelura) tratament nou pentru vitiligo și dermatita atopică
Bibliografie
Microbiosis in pathogenesis and intervention of atopic dermatitis. Int. Immuopharmacology.2019