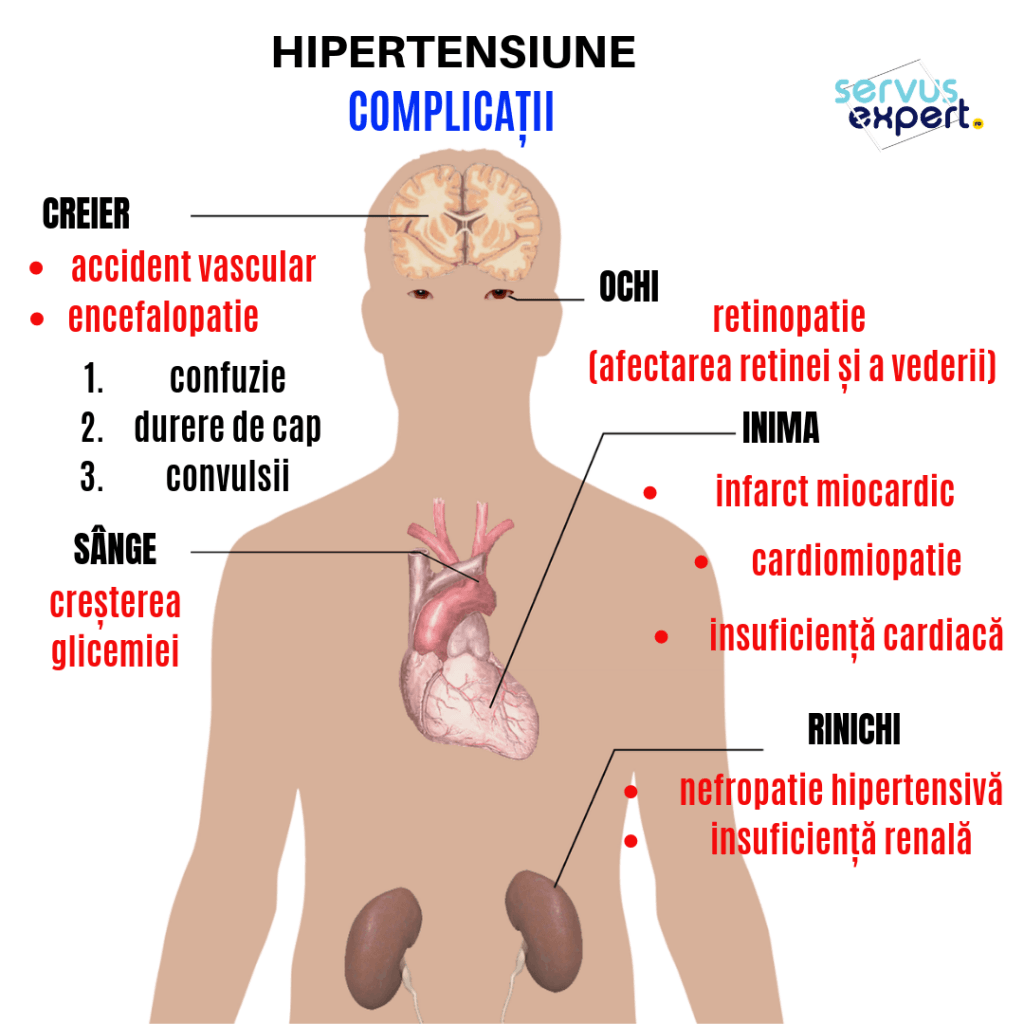
Tumorile și chisturile sunt entități diferite. Chist renal solitar este un chist unic ce apare la nivelul rinichiului drept sau stâng. Este diferit de boala polichistică renală în care chisturile sunt multiple.
Chistul este un fel de ”sac” umplut cu aer, lichid sau alte componente. Se poate forma oriunde în corp: oase, organe, țesuturi moi. cele mai multe chisturi nu sunt canceroase. Este benign. Totuși uneori cancerele se pot însoți de chisturi.
Tumoarea este o masă solidă de țesut. Ca și chisturile, tumorile pot apărea în orice regiune a corpului. O tumoare poate fi benignă sau poate fi cancer (malignă).
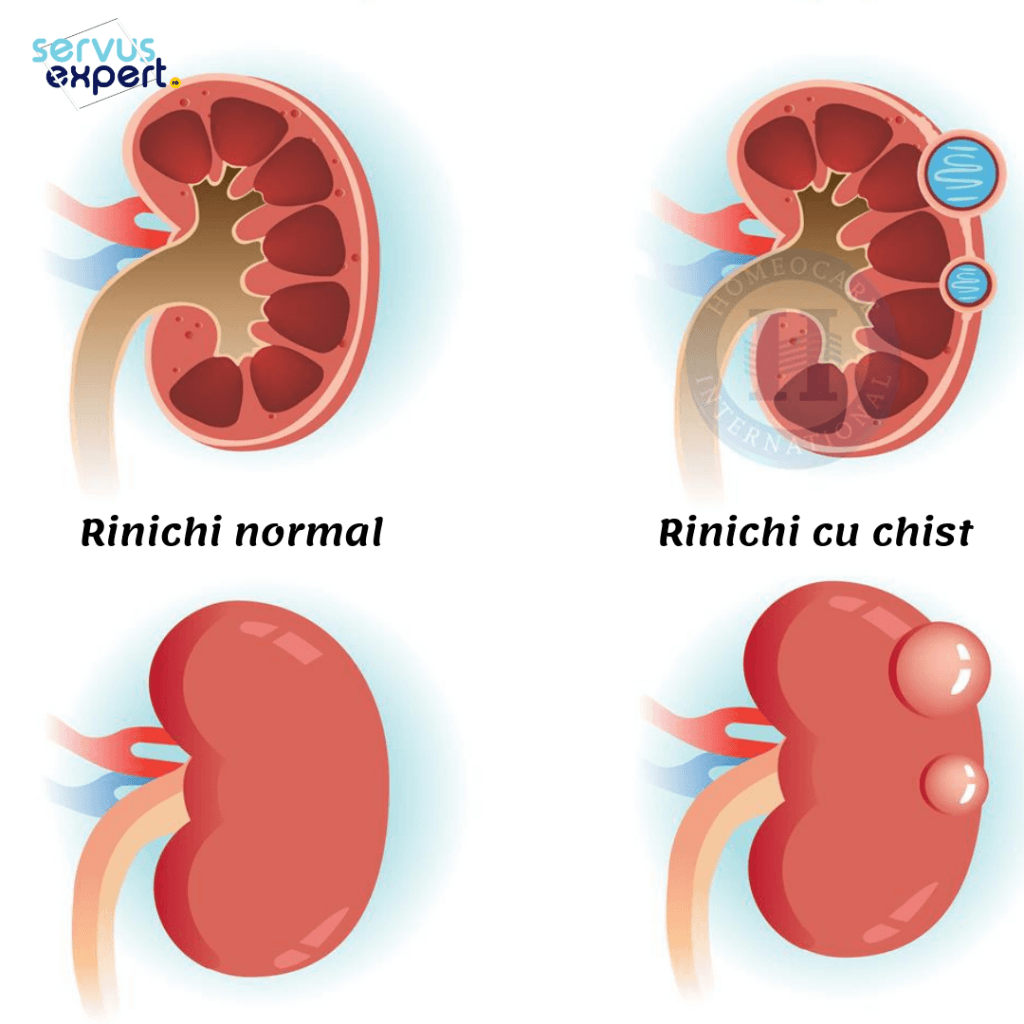
Chisturile care apar uniforme la examinarea ecografică sau CT, sunt în cele mai multe cazuri benigne și trebuie ținute sub observație.
Dacă un chist are și componente solide în interior, acestea pot fi maligne sau benigne. Cea mai corectă atitudine este să fie prelevată o probă de țesut din acel chist ( puncție-biopsie). Examinarea acesteia ne răspunde la întrebarea dacă este vorba despre un cancer.
Chist renal solitar – de ce apare?
Chistul renal este de obicei o pungă cu lichid care apare în interiorul țesutului renal. De cele mai multe ori nu este malign (cancer) și nu creează complicații.
Nu este același lucru cu boala polichistică renală în care apar chisturi renale multiple bilateral și care conduce la insuficiența renală.
Chistul renal solitar apare mai frecvent la bărbați și cu cât avansăm în vârstă.
Cauza apariției chistului nu este deplin elucidată.
Află mai mult ⮕ Durere de rinichi sau durere lombară?
Ce simptome generează chistul renal?
Dacă dimensiunile sunt mici, se poate să nu dea niciun simptom și să fie o descoperire întâmplătoare.
Dacă dimensiunile sunt importante sau se complică prin infectarea conținutului, poate da:
- durere sâcâitoare de spate
- febră
- durere în partea superioară a abdomenului
- obstrucția fluxului urinar și hidronefroză
Hidronefroza reprezintă acumularea urinei în rinichi prin imposibilitate de eliminare. La fel este și în cazul unui calcul renal care blochează calea de eliminare a urinei.
Află mai mult ⮕ 7 semne că ai probleme de rinichi
Chist renal: necesita totdeauna tratament?
Investigațiile imagistice stabilesc prezența chistului: ecografia, CT sau RMN:
Testele de sânge și alte analize ne arată dacă chistul afectează funcția rinichiului.
În funcție de acestea, medicul stabilește conduita.
Dacă chistul are dimensiuni mici, nu dă niciun simptom și nu afectează funcția renală:
- se recomandă ținerea sub observație prin controale imagistice periodice
- apariția simptomelor sau modificarea analizelor care arată funcția renală poate decide schimbarea conduitei
Dacă chistul provoacă simptome sau determină afectarea rinichiului:
-se poate opta pentru o puncție evacuatorie – se drenează conținutul chistului prin intermediul unui ac introdus prin piele; se umple apoi cavitatea chistului cu alcool, în tentativa de a bloca reformarea chistului
-se poate adopta de la început o tehnică chirurgicală mai invazivă; se îndepărtează conținutul chistului și ”cămașa” acestuia printr-o intervenție chirurgicală laparoscopică.
De reținut: doar o puncție a chistului, cu extragere de țesut și analiza acestuia face diferența clară între un chist renal solitar benign și unul malign.
Celelalte investigații ( imagistice, analize de sânge) ajută la diagnostic, dar nu pot exclude natura canceroasă a chistului.
⮕ Insuficiența renală: când este un pericol ca rinichii să nu mai funcționeze?