În săptămâna 8 de sarcina trăsăturile faciale ale copilului sunt tot mai conturate. Membrele superioare și inferioare sunt în creștere. Iar tu începi deja să observi că hainele îți sunt cam strâmte.
Tips:
∎ îmbracă-te lejer și folosește încălțăminte comodă
∎ evită zilele maraton în care esti ocupată de dimineața până seara
∎ ia în calcul oportunitatea unei perne pentru gravide; va fi utilă până la naștere și ajută la combaterea durerii de spate
Săptămâna 8
Dezvoltarea copilului
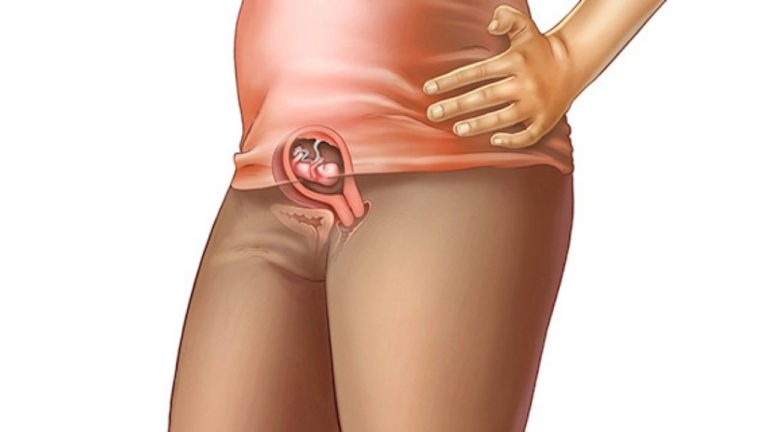
- copilul tău are aproximativ 1,5-2 cm; aproximativ cât un bob de fasole
- are tot mai mult aspectul viitorului om: devine mai clar nasul și buza superioară; urechile devin vizibile, dar continuă dezvoltarea lor
- membrele se lungesc și începe formarea degetelor
- se dezvoltă sistemul digestiv
- se formează organele genitale: testicule sau ovare, dar încă nu se poate detecta ecografic sexul copilului
Săptămâna 8: simptome de sarcină
Simptomele pot fi sau pot să nu fie pregnante. Fiecare organism poate avea un comportament biologic diferit și nu se poate trasa o regulă a simptomelor.
∎ greața matinală și oboseala pot continua
∎ dureri abdominale tip crampe
Creșterea în dimensiuni a uterului este cauza acestor dureri ușoare; mai pot apărea și diaree, constipație sau gaze în exces care generează un disconfort abdominal.
Dacă crampele sunt severe, nu este un simptom obișnuit și trebuie apelat la medic.
∎ modificările sânilor apar încă de la începutul sarcinii.
Hormonii de sarcină pregătesc sânii pentru a alăpta viitorul copil.
Sânii cresc în dimensiuni, areolele mamare devin închise la culoare, este percepută o senzație de greutate și plenitudine.
∎ amețeala
Poate fi cauzată de scăderea tensiunii arteriale, de cauză hormonală.
Dar poate fi și hipoglicemie (nu ai mâncat destul), deshidratare sau anemie.
Bea apă și așează-te. Dacă persistă amețeala, trebuie să apelezi la medic.
La ce să fii atentă?
1. Continuă să iei vitaminele prenatale
În sarcină sunt necesități crescute de acid folic, fier, calciu, dar și vitamine B, A și C.
În mod special, acidul folic previne apariția unor defecte congenitale.
2. Alimentație echilibrată și hidratare
Pregătește-ți zilnic 1-2 gustări în plus. Necesarul caloric este cu 100 cal/zi mai mare în primul trimestru de sarcină.
Creșterea normală în greutate este de 1-2 kg în primul trimestru.
Hidratează-te cu 10-12 pahare de apă/ zi pentru a evita deshidratarea.
Ai grijă și la aportul de omega 3. Consumul adecvat de acizi grași omega 3 este esențial pentru dezvoltarea corespunzătoare a creierului și retinei la copil.
3. Varicele
Fluxul sanguin crește în sarcină. La aceasta se adaugă compresia pelvină provocată de sarcină.
Ambele cauze pot provoca apariția venelor varicoase.
Cel mai frecvent le observăm la membrele inferioare. Și apariția hemoroizilor au aceeași cauză.
Venele varicoase nu sunt neapărat supărătoare. Dar dacă sunt, medicul trebuie întrebat.
Află mai mult ⮕ Varicele în sarcină și după naștere
4. La prima vizită medicală
- se măsoară tensiunea arterială, înălțimea și greutatea
- se efectuează un test Papanicolau
- se recoltează analize de sânge sau probe de urină pentru a detecta: infecția urinară, anemia, boli cu transmitere sexuală, grupa de sânge și Rh
- se poate efectua o ecografie
- te poți informa despre testele genetice
Bibliografie
- Patient Safety Network. Abdominal Pain in Early Pregnancy. Agency for Healthcare Research and Quality. U.S. Department of Health and Human Services. 2015.
Maternal vasodilation in pregnancy: The emerging role of relaxin. Am J Physiol Regul Integr Comp Physiol. 2011
American College of Obstetricians and Gynecologists. Practice Bulletin No. 189: Nausea And Vomiting Of Pregnancy. Obstet Gynecol. 2018