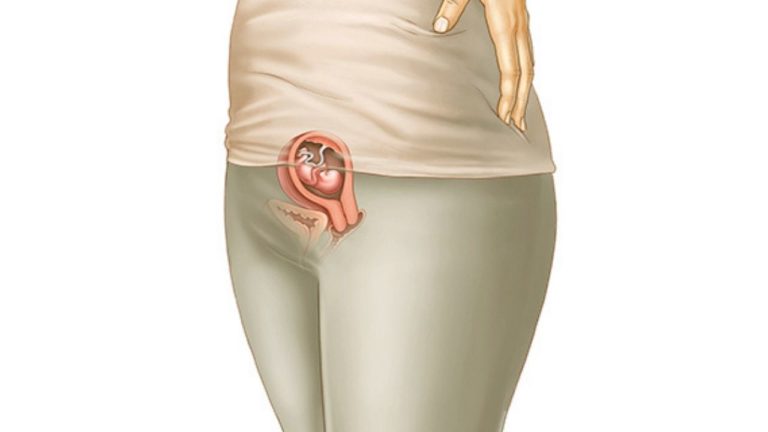
Primele 2 luni de sarcina au trecut. În săptămâna 9 de sarcina încă este greața matinală, iar modificările de dispoziție psihică sunt frecvente. Dar, între timp copilul crește, arată tot mai mult ca un omuleț și chiar se mișcă.
Tips
∎ dacă erai împătimită de jogging, ar fi bine să renunți; mai indicate ar fi exercițiile fizice de tip yoga sau înotul
∎ greața și oboseala permanente s-ar putea să te fi epuizat; încearcă să reziști cu gândul că la finalul trimestrului 1 majoritatea femeilor se simt mult mai bine
∎ continuă să iei vitaminele prenatale și să te hidratezi cu 10-12 pahare de apă pe zi
∎ ține un jurnal al acestei perioade pline de emoții; când se va termina, vei uita destul de repede
Săptămâna 9
Dezvoltarea copilului
⧫ viitorul copil are o lungime de 2,5-3 cm; aproximativ cât o cireașă sau o măslină
⧫ crește repede și seamănă tot mai mult cu un mic omuleț
⧫ organele și sistemele continuă să se dezvolte; pancreasul, ficatul și căile biliare se formează în această perioadă; inima și vasele de sânge continuă să crească
⧫ oasele, coastele, sternul capătă formă
⧫ degetele de la mâini și de la picioare devin tot mai evidente
⧫ apare evident lobul urechii, nasul și continuă să crească pleoapele
⧫ face mișcări ce se pot vedea ecografic, dar pe care nu le simți încă
Săptămâna 9: simptome de sarcină
- greața matinală
- oboseala
- senzație frecventă de a urina
- pirozis (senzație de arsuri gastrice)
- sâni inflamați și prurit
- schimbări emoționale
Află mai mult ⮕ 7 simptome de sarcină care te avertizează să iei măsuri
La ce să fii atentă în săptămâna 9?
1. Alimentația echilibrată
Continuă să iei vitaminele prenatale. Dar fii atentă și la alimentație.
Sunt recomandate 5 porții de fructe și legume pe zi, din categorii variate.
Pe lângă faptul că aduc vitamine și minerale, fructele și legumele aduc și fibre alimentare care combat constipația, frecventă în sarcină.
Totodată, aduc puține calorii ceea ce te ajută să menții o greutate optimă.
Exemple pentru 1 porție:
- 1/2 avocado, gref sau ardei
- 1 măr
- 1 banană
- 1 portocală
- 1 roșie
- 1 felie de pepene
- 1 lingură de fructe uscate
- 1 mână de boabe de struguri sau fructe de pădure
- 150ml suc de fructe proaspăt
2. Modificări ale dispoziției psihice
Pot apărea mai frecvent modificări ale dispoziției psihice: te enervezi sau te binedispui rapid
Oboseala, scăderea glicemiei sau stresul pot contribui la aceste modificări.
Măsuri utile:
- ai grijă să dormi suficient
- alimentația trebuie să conțină mai multe proteine și mai puține zaharuri
- un pic de mișcare nu strică
- petrece timp de calitate cu familia
Hormonii tiroidieni au multe efecte asupra sistemului nervos. Și pot genera modificări ale dispoziției psihice sau chiar tulburări cognitive.
Unele studii clinice au concluzionat implicarea disfuncției tiroidiene în apariția depresiei în sarcină sau postpartum.
Dacă te îngrijorează ceea ce simți, dicută cu medicul eventuala verificare a funcției tiroidiene.
Află mai mult ⮕ Glanda tiroidă la gravide. Ce este bine să știi?
3. Sânii umflați și cu mâncărimi
Măsuri utile:
- evită băile fierbinți, săpunurile care usucă pielea, detergenții de rufe ce pot irita pielea
- dușurile reci și creme emoliente sunt utile
- loțiuni de corp cu mentol sau camfor accentuează senzația de răcoare
4. Pirozis (senzația de arsuri gastrice)
Măsuri utile:
- porții mici dar servite mai frecvent
- mănâncă încet și mestecă bine
- evită să te întinzi în pat imediat după ce ai mâncat
- evită alcoolul sau fumatul
- încearcă metode alternative: de exemplu acupunctura
5. Menține-te activă, dar fără să ridici obiecte grele
Fixează-ți ca obiectiv 30 min mișcare fizică pe zi. Dar oprește-te dacă ai obosit prea tare. Poți în încerca un program de 3 ori câte 10 min.
Este important să faci mișcare pentru a avea o sarcină care decurge normal. Dar trebuie să ai grijă și la tipul de exerciții. Yoga sau înotul sunt mai indicate decât alergarea.
Bibliografie
- Neurobiological underpinnings of the estrogen-mood relationship. Curr Psychiatry Rev. 2012
- Interventions for heartburn in pregnancy. Cochrane Database Syst Rev. 2015
- Prevalence and relevance of pruritus in pregnancy. Biomed Res Int. 2017
- Mood disorders in pregnant women with thyroid dysfunction. Clin Obstet Gynecol. 2011